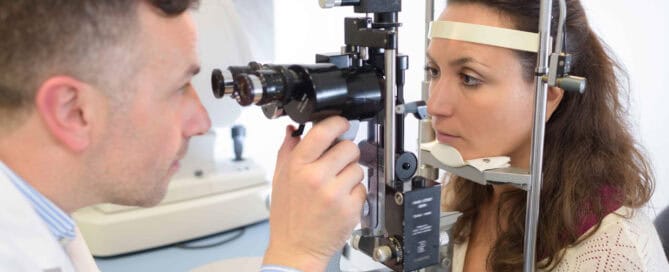
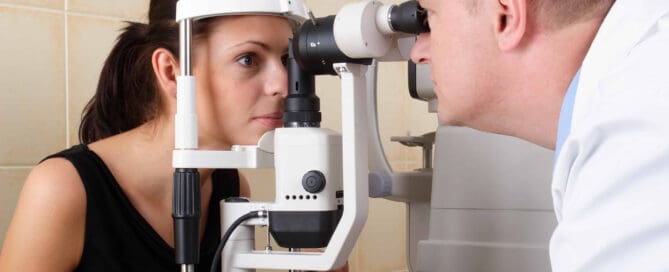
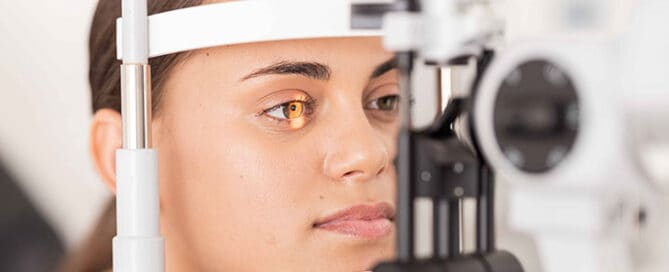
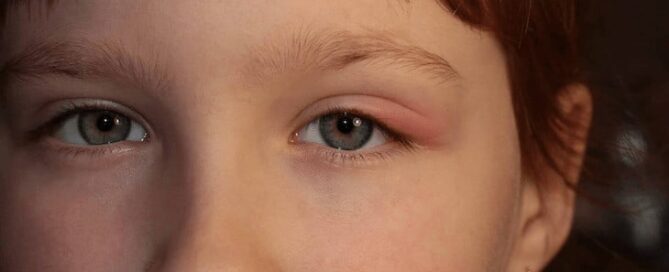
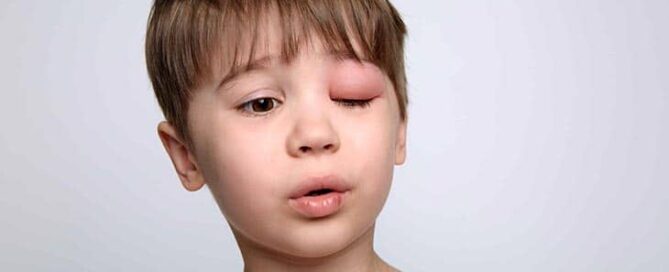
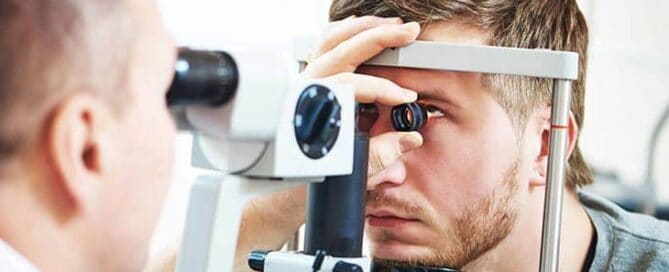
In den folgenden Beiträgen entdecken Sie unterschiedliche Ursachen von Augenentzündungen, begleitet von den dazugehörigen Symptomen und Behandlungsoptionen. Sollten Sie weitere Fragen haben, stehe ich Ihnen gerne zur Verfügung.
Akute retinale Pigmentepitheliitis (ARPE)
Definition und Überblick Die akute retinale Pigmentepitheliitis (ARPE), auch bekannt [...]