Skleritis Posterior: Ursachen, Symptome und Behandlung
Inhaltsverzeichnis

Was ist Skleritis posterior?
Die Skleritis-posterior ist eine seltene, aber ernste Augenerkrankung, die den hinteren Abschnitt der Sklera betrifft, einem dichten, weissen Bindegewebe, das etwa 80% des Augapfels ausmacht.
Es gibt zwei Hauptarten von Skleritis, je nachdem, welcher Abschnitt des Auges betroffen ist. Die Skleritis anterior betrifft den vorderen Teil des Auges, während die Skleritis-posterior den hinteren Augenabschnitt betrifft. Die Skleritis anterior kann weiter in drei Formen unterteilt werden: diffuse, noduläre und nekrotisierende Skleritis.
Während die vordere Skleritis – die den vorderen Abschnitt des Auges betrifft – häufiger vorkommt, zeichnet sich die Skleitis-posteriore durch ihre Tiefe und Komplexität aus, was die Diagnose und Therapie erschwert. Hier erfahren Sie mehr über die Augenerkrankung,
Ursachen der Skleritis posterior
Die Ätiologie oder Ursache der Skleritis-posterior ist vielschichtig. Viele Fälle sind assoziiert mit:
- Autoimmunerkrankungen: Die Skleritis wird oft mit einer systemischen Grunderkrankung, wie z.B. die Rheumatoide Arthritis, systemischer Lupus erythematodes oder Granulomatose mit Polyangiitis assoziiert und diese können zu einer Entzündung des Auges führen.
- Infektionen: Bakterielle, virale oder pilzbedingte Infektionen können, wenn sie nicht behandelt werden, zu einer Skleritis führen.
- Die Ausweitung einer lokalen Entzündung der Hornhaut
- Trauma: Direkte Verletzungen oder postoperative Komplikationen können ebenfalls Auslöser sein.
- Idiopathisch: In vielen Fällen bleibt die genaue Ursache unklar, was die Diagnose und Therapie zusätzlich erschwert.
Symptome der hinteren Lederhautentzündung
Betroffene können eine Vielzahl von Symptomen aufweisen:
- Schmerzen: Diese sind oft intensiv, tiefgreifend und können bis in die Stirn oder Schläfe ausstrahlen. Es ist nicht ungewöhnlich, dass der Schmerz nachts intensiver wird. Auch Augenschmerzen können auftreten.
- Sehprobleme: Dazu gehören verschwommenes Sehen oder sogar temporärer Sehverlust.
- Rötung und Entzündung: Während bei der vorderen Skleritis eine sichtbare Rötung auftritt, kann bei der posterioren Form eine subtile Rötung oder Verfärbung vorhanden sein.
- Lichtempfindlichkeit: Einige Patienten berichten von einer erhöhten Empfindlichkeit gegenüber Licht.
Diagnose einer Skleritis
Die Diagnose der Skleritis-posterior kann anspruchsvoll sein, da die Entzündung tief im Auge lokalisiert ist und sich nicht immer durch äusserlich sichtbare Symptome manifestiert. Eine frühzeitige und genaue Diagnostik ist jedoch entscheidend, um eine angemessene Therapie zu gewährleisten und Komplikationen zu vermeiden.
Anamnese und klinische Untersuchung
Der erste Schritt in der Diagnostik ist oft das Arzt-Patienten-Gespräch, bei dem über Symptome, Dauer, Intensität und eventuelle Begleitumstände gesprochen wird. Darüber hinaus kann die Krankengeschichte des Patienten Hinweise auf mögliche Risikofaktoren oder assoziierte Erkrankungen liefern.
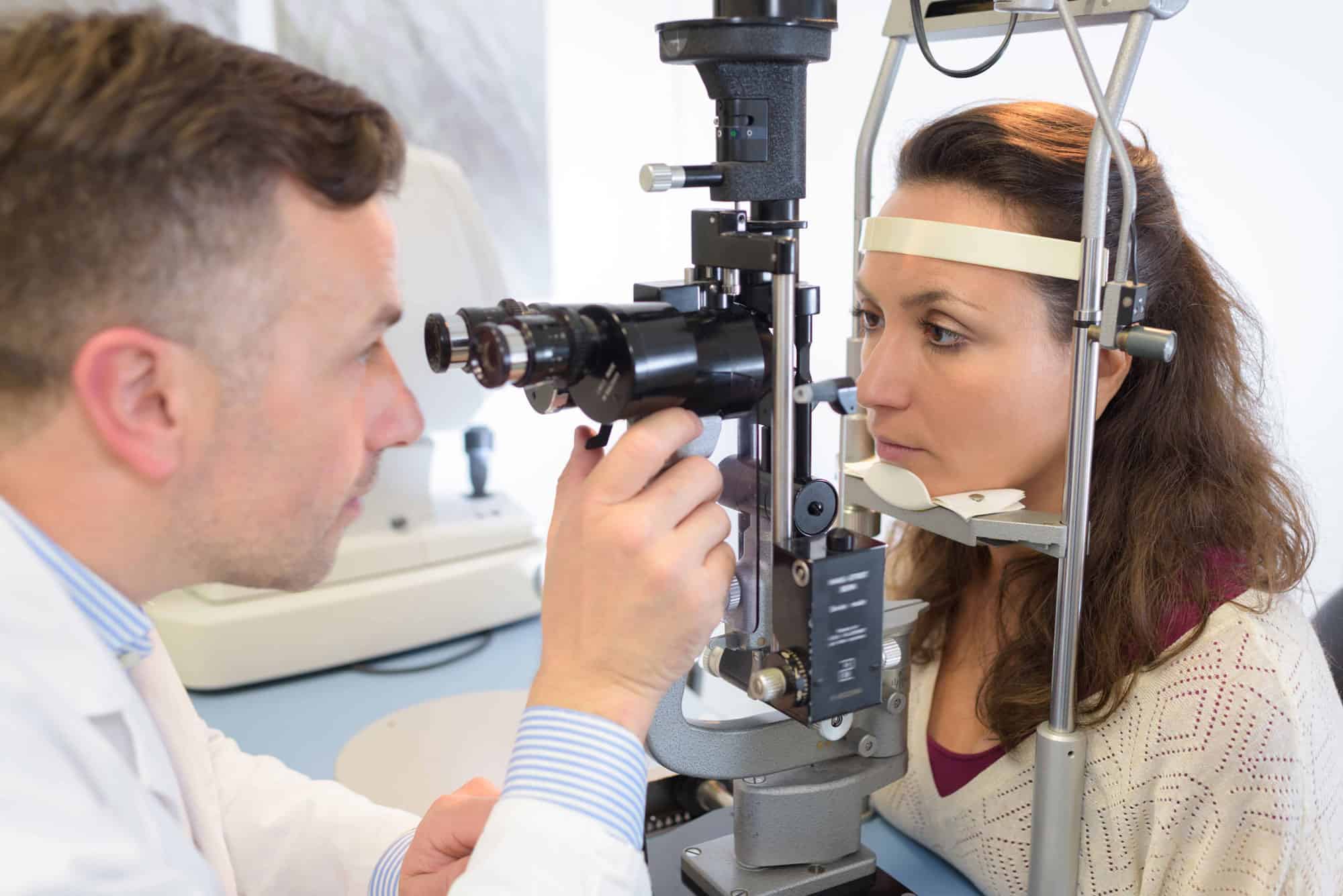
Augenuntersuchung mit Spaltlampe
Während eine Spaltlampenuntersuchung hauptsächlich zur Beurteilung der vorderen Augenstrukturen verwendet wird, kann sie in Kombination mit anderen Untersuchungsmethoden Hinweise auf tiefer liegende Entzündungen liefern. Rötungen, Veränderungen in den Blutgefässen oder andere Auffälligkeiten können festgestellt werden.
Ultraschall des Auges (B-Scan)
Ein B-Scan-Ultraschall ist besonders wertvoll bei der Diagnostik der Skleritis-posterior. Diese Methode kann Entzündungen oder Verdickungen der hinteren Sklera visualisieren, die mit blossem Auge nicht erkennbar sind. Durch Schallwellen, die durch das Auge gesendet werden, entstehen Bilder der inneren Strukturen, die dann analysiert werden können.
Das T-Zeichen (T-sign) bei der Ultraschalluntersuchung der Skleritis-posterior bezeichnet ein spezifisches Erscheinungsbild, bei dem eine Verdickung und erhöhte Echogenität der entzündeten Sklera sichtbar ist. Dieser Bereich wird von einer anechoischen oder niedrig-echogenen Zone umgeben. In der Darstellung ähnelt das Ganze einem „T“ im Querschnitt. Dieses Zeichen hilft, die posteriore Skleritis von anderen Augenerkrankungen zu unterscheiden.
Magnetresonanztomographie (MRT)
Ein MRT des Auges und der Orbita kann helfen, das Ausmass der Entzündung sowie die Beteiligung benachbarter Strukturen zu beurteilen. Es bietet detaillierte Bilder der Augenstrukturen und kann besonders nützlich sein, wenn andere Diagnosemethoden nicht eindeutig sind oder wenn Komplikationen vermutet werden.
Labortests
Bluttests können durchgeführt werden, um nach Anzeichen von Infektionen, Entzündungen oder autoimmunen Erkrankungen zu suchen. Dies kann helfen, die zugrunde liegende Ursache der Skleritis zu bestimmen und die Therapie entsprechend anzupassen.
Biopsie
In seltenen Fällen, wenn die Diagnose unklar ist oder eine infektiöse Ursache vermutet wird, kann eine Biopsie der Sklera durchgeführt werden. Dabei wird eine kleine Gewebeprobe entnommen und mikroskopisch untersucht.
Differentialdiagnosen der Skleritis-posterior
Die korrekte Diagnose der Skleritis-posterior ist entscheidend, da mehrere andere Augenerkrankungen ähnliche Anzeichen aufweisen können. Die folgenden Differentialdiagnosen sollten bei Patienten mit Verdacht auf Skleritis-posterior in Betracht gezogen werden:
- Episkleritis: Entzündung der obersten Schicht der Sklera. Sie ist in der Regel weniger schwerwiegend als die Skleritis und verursacht weniger Schmerzen.
- Uveitis: Eine Entzündung der Uvea, dem mittleren Augenabschnitt, der die Iris, den Ziliarkörper und die Aderhaut umfasst. Die Anzeichen können Schmerzen, Rötung und verschwommenes Sehen einschliessen.
- Choroidealeffusion oder Choroidalblutung: Eine Ansammlung von Flüssigkeit oder Blut zwischen der Aderhaut und der Sklera. Dies kann durch Traumata, Entzündungen oder Gefässerkrankungen verursacht werden.
- Netzhautablösung: Ein Zustand, bei dem sich die Netzhaut vom zugrunde liegenden Gewebe löst. Anzeichen können Lichtblitze, das Gefühl von „schwebenden“ Punkten oder ein plötzlicher Sehverlust sein.
- Orbitale Entzündungen oder Infektionen: Entzündliche oder infektiöse Prozesse im Orbita (Augenhöhle) können Schmerzen, Rötung und Sehstörungen verursachen.
- Augentumoren: Tumore innerhalb des Sehorgans oder der Augenhöhle können zu Schmerzen, Sehstörungen und anderen Anzeichen führen, die der Skleritis-posterior ähneln.
- Hypertensive Choroidopathie: Veränderungen in der Aderhaut infolge von hohem Blutdruck.
- Rhegmatogene Choroidalablösung: Kann nach intraokularen Eingriffen auftreten und sich als verschwommenes Sehen und Schmerzen manifestieren.
- Augenverletzungen oder Trauma: Jede Verletzung des Sehorgans, insbesondere wenn sie tief ist, kann zu Anzeichen führen, die der Skleritis-posterior ähneln.
Eine sorgfältige Anamnese, klinische Untersuchung und Bildgebung sind notwendig, um die Skleritis-posterior von diesen und anderen möglichen Differentialdiagnosen zu unterscheiden. Es ist entscheidend, die genaue Ursache der Anzeichen zu identifizieren, um eine angemessene Therapie sicherzustellen und potenzielle Komplikationen zu vermeiden.
Behandlung der Skleritis
Die Behandlung der Skleritis-posterior zielt darauf ab, die Entzündung zu kontrollieren, die Symptome zu lindern und mögliche zugrunde liegende Ursachen zu behandeln. Da es sich um eine ernsthafte Augenerkrankung handelt, ist eine zeitnahe und angemessene Behandlung entscheidend, um dauerhafte Schäden am Sehorgan zu verhindern.
Systemische entzündungshemmende Medikamente
- Nichtsteroidale Antirheumatika (NSAIDs): Medikamente wie Ibuprofen oder Naproxen können zur Linderung milder Symptome und zur Verringerung der Entzündung verschrieben werden.
- Kortikosteroide: Bei schweren Fällen von Skleritis können oral verabreichte Kortikosteroide, wie Prednison, notwendig sein, um die Entzündung schnell zu kontrollieren.
Immunsuppressive Medikamente
Für Patienten, die nicht auf Steroide ansprechen oder bei denen die Ursache eine autoimmune Erkrankung ist, können Immunsuppressiva wie Methotrexat, Azathioprin oder Cyclosporin verschrieben werden. Diese Medikamente unterdrücken die überaktive Immunreaktion und reduzieren die Entzündung.
Antibiotika und Antimykotika
Wenn die Skleritis durch eine bakterielle, virale oder pilzliche Infektion verursacht wird, ist eine gezielte antimikrobielle oder antimykotische Behandlung erforderlich.
Biologische Medikamente
In einigen Fällen, besonders bei Patienten mit schwerer Skleritis, die nicht auf traditionelle Therapien ansprechen, können biologische Medikamente wie Infliximab oder Adalimumab in Betracht gezogen werden. Diese Medikamente zielten speziell auf entzündungsfördernde Moleküle im Körper ab.
Lokale Behandlungen
- Topische Steroide: In einigen Fällen können kortikosteroidhaltige Augentropfen oder Salben direkt auf das Sehorgan aufgetragen werden, um die Entzündung zu lindern.
- Zyklische Medikamente: Diese helfen, die Pupille zu erweitern und Schmerzen zu reduzieren. Sie können auch dabei helfen, Verklebungen innerhalb des Auges zu verhindern.
Chirurgischer Eingriff
Bei Komplikationen oder in schweren Fällen, in denen Medikamente nicht wirksam sind, kann eine chirurgische Intervention notwendig sein, um das betroffene Gewebe zu behandeln oder zu entfernen.
Zusammenfassung
Die hintere Skleritis ist eine Entzündung der Sklera, der weissen äusseren Hülle des Auges. Sie kann durch autoimmune Erkrankungen, Infektionen oder ohne erkennbare Ursache auftreten. Die Diagnose kann herausfordernd sein, da die Symptome oft unspezifisch sind und die Entzündung tief im Auge liegt. Zu den Hauptbeschwerden gehören Schmerzen, Rötung und Sehstörungen. Der Ultraschall, insbesondere der B-Scan, ist ein Schlüsselinstrument für die Diagnose, wobei das charakteristische T-Zeichen oft zu sehen ist.
Die Behandlung zielt darauf ab, die Entzündung zu reduzieren und kann von entzündungshemmenden Medikamenten über Immunsuppressiva bis hin zu chirurgischen Eingriffen reichen, je nach Schwere und Ursache der Erkrankung. Eine frühzeitige Diagnose und Behandlung sind entscheidend, um Komplikationen und potenzielle Sehverluste zu vermeiden.
Bei Unsicherheiten oder Fragen zur posterioren Skleritis stehen Ihnen unsere Augenärzte jederzeit zur Verfügung.
Kategorien
Allgemein
Augenärzte
Augenentzündungen
Augeninformationen
Augenliderkrankungen
Augennotfälle
Augenschmerzen
Behandlungen
Bindehautentzündung
Diagnostische Behandlung
Fremdkörper im Auge
Gesichtsfeldausfall - Skotom
Grüner Star - Glaukom
Hornhautprobleme
Netzhautprobleme
Sehprobleme
Syndrome & Augenerkrankungen