Netzhautablösung: Symptome, Ursachen und Behandlung (OP)
Inhaltsverzeichnis
Bei der Netzhautablösung handelt es sich um eine der seltensten Erkrankungen des Auges, hierbei löst sich die im Augenhintergrund befindende Netzhaut. Die Erkrankung stellt somit einen augenärztlichen Notfall dar. Es sollte umgehend ein Augenarzt aufgesucht werden und eine sofortige Behandlung erfolgen. Betroffene werden über Sehstörungen klagen – unbehandelt wird diese Erkrankung zur Erblindung führen.
Was ist eine Netzhautablösung?
Bei dieser Erkrankung löst sich die Netzhaut (Retina), welche das innere des Augapfels auskleidet, ab. Die Netzhaut besteht aus Sinneszellen, wodurch Sehinformationen registriert, verarbeitet und an das Gehirn weitergeleitet werden. Die entscheidenden Sinneszellen für das Sehen, nämlich die Stäbchen und Zapfen, auch als Photorezeptoren bekannt, befinden sich in der Netzhaut (Retina). Wenn sich die Netzhaut von der darunterliegenden Schicht löst, wird die Versorgung mit Blut, Nährstoffen und Sauerstoff beeinträchtigt, was zu einer Einschränkung ihrer Funktion führen kann. Die Ablösung beeinträchtigt fortlaufend die Sehleistung. Eine Netzhautablösung ist ein augenärztlicher Notfall und sollte sobald Symptome auftreten behandelt werden.
Jährlich sind etwa 8.000 Menschen betroffen, somit gilt diese Erkrankung als selten. In der Regel sind hiervon Menschen betroffen, welche kurzsichtig sind und über eine Brillenstärke von mindestens sechs Dioptrien verfügen. Jüngere Menschen sind weniger davon betroffen, in der Regel tritt dies im Alter zwischen 50 und 70 Jahren auf und kann vererbt werden.
Diese Erkrankung ist stets ernst zu nehmen, denn sollte keine behandlung erfolgen, dann könnte das betroffene Auge vollständig erblinden. In der Augenheilkunde gibt es glücklicherweise dank des medizinischen Fortschritts neue Möglichkeiten, um eine Erblindung zu verhindern. Noch in den 1920er-Jahren war es kaum möglich, hiervon wiederzugenesen.
Sollten Sie feststellen, dass sich die Sehleistung drastisch verschlechtert, dann sollten Sie so schnell wie möglich einen Augenarzt aufsuchen, sodass die Genesungschancen steigen. Geschieht die Behandlung zu spät, kann das fatale Auswirkungen haben.
Welche Symptome entstehen bei der Netzhautablösung?
Durch diese Erkrankung entstehen diverse Symptome, welche sich bei jedem Patienten jedoch anders auswirken können.
Allgemein zeigt sich die Netzhautablösung durch eine verzerrte Sicht, bei welcher Blitze (die sogenannten Photopsien) insbesondere in dunklen Umgebungen wahrgenommen werden. Dieses Symptom entsteht durch die Zugkräfte, wodurch Strukturen im Inneren des Auges an die Netzhaut gedrückt werden.
Betroffene sehen teilweise auch einen „Russregen“, dies wird von Patienten auch als „fliegender Mückenschwarm“ (mouches volantes) beschrieben. Die schwarzen Punkte scheinen sich jeweils zu bewegen, bleiben demnach nicht an einer Stelle. Der Russregen entsteht durch Blutungen oder Einrisse in der Netzhaut.
Ein absolutes Alarmsignal wäre der Gesichtsfeldausfall, hierbei ist ein Sehvermögen in gewissen Arealen nicht mehr möglich. Eine Art schwarzer Schatten legt sich in Teile vom Gesichtsfeld nieder. Dieser wird sich über die Zeit weiter ausbreiten und ist ein Zeichen dafür, dass die Ablösung der Netzhaut fortgeschritten ist.
Symptome müssen aber nicht zwangsläufig entstehen, bei einigen Patienten könnte dies auch völlig symptomfrei verlaufen. Dies tritt meistens dann auf, wenn die Netzhautablösung lediglich in einem kleinen Feld oder in den Randgebieten der Retina (retinae) auftritt. Sollte es in der Familie bereits Fälle einer Netzhautablösung gegeben haben, sollten die Augen regelmässig in einer Augenklinik und von einem Facharzt untersucht werden, der eine Diagnose fundiert stellen kann.
Netzhautablösung: Risikofaktoren und mögliche Ursachen
Eine Netzhaut besteht vereinfacht gesagt aus zwei übereinanderliegenden Schichten, wobei diese insgesamt eine dicke von etwa 0,1 bis 0,5 mm aufweist. Eine Schicht besteht gänzlich aus Nervenzellen, die darunter (in Richtung Augenhintergrund) befindliche Schicht ist die zweite und trägt eine dunkle Färbung.
Zwischen den beiden Schichten der Netzhaut liegt ein dünner Spalt, welcher mit Flüssigkeit gefüllt ist. Dieser Spalt hat einen geringfügigen Unterdruck und kann so beide Schichten „ansaugen“. Aus den unterschiedlichsten Gründen könnte sich z.b die obere Schicht jedoch von der unteren ablösen, was zu einer sogenannte Netzhautablösung führen kann.
Die obere Schicht kann nun nicht mehr die untere Schicht ernähren, sobald die Verbindungen getrennt worden sind. Die Sinneszellen werden dadurch innerhalb kürzester Zeit absterben, hierdurch kommt es dann zu den oben genannten Symptomen.
Eine häufige Ursache ist eine Erkrankung des Glaskörpers, denn hierbei handelt es sich um ein wichtiges Element. Der Glaskörper stabilisiert die Netzhaut, indem sie gegen die Netzhaut und den Augenhintergrund drückt, hiermit wird die Ablösung der oberen Netzhautschicht verhindert. Sollte es zu einer Erkrankung oder Schrumpfung des Glaskörpers kommen, ist diese Funktion in den meisten Fällen eingeschränkt oder kaum mehr möglich.
Welche Risikofaktoren gibt es?
Risikofaktoren für eine Netzhautablösung können die Wahrscheinlichkeit drastisch erhöhen. Es ist jedem zu empfehlen, regelmässig einen Augenarzt aufzusuchen, um das Risiko für eine Netzhautablösung zu verringern, denn nur so wird eine krankhafte Veränderung an der Netzhaut früh erkannt. Zu den Risikofaktoren zählen unter anderem:
- Unfallbedingte Verletzungen
- Entzündungen im Auge
- Operationen am Auge (meistens beim Grauen Star)
- Kurzsichtigkeit (aufgrund der Länge des Augapfels)
Traktive Netzhautablösung (zugkraftbedingt)
Eine traktionsbedingte Netzhautablösung ist eine sehr komplizierte Art der Erkrankung, wobei sich die obere Retinaschicht durch Stränge des Bindegewebes im Augeninneren wegzieht. Dies entsteht durch krankhaftes Bindegewebe, welches sich auch im Inneren des Auges bilden kann.
Es ist nämlich so, dass das Bindegewebe mit der oberen Schicht der Netzhaut verwachsen ist. Über die Lebensjahre hinweg verkleinern sich die Bindegewebestränge und dadurch wird die obere Netzhautschicht abgezogen. Typische Erkrankungen, welche dies zur Folge haben, wäre ein Netzhautvenenverschluss, diabetische Retinopathie oder auch der Graue Star – jedoch erst nach einer Operation.
Rhegmatogene Netzhautablösung (rissbedingt)
Eine der häufigsten Formen einer Netzhautablösung ist die rhegmatogene bzw. rissbedingte Netzhautablösung, hierbei dringt Flüssigkeit durch einen Riss in der Netzhaut (rissbedingt) aus und legt sich zwischen die Netzhautschichten. Die obere Netzhautschicht kann der Flüssigkeit nicht ewig standhalten und löst sich, wobei diese dann auch als Konsequenz absterben wird. Es kann aber vorkommen, dass dieser Riss zu keinem Symptom führt.
Wie ein solcher Riss in der Netzhaut entstehen kann, könnte mehrere Ursachen haben. In der Regel resultiert dies durch Schäden am Glaskörper, so zum Beispiel auch bei der hinteren Glaskörperabhebung. Der Glaskörper wird sich bei altersbedingtem Flüssigkeitsverlust nach innen ziehen und dabei ein Netzhautloch reissen.
Treten Netzhautlöcher oder Netzhautrisse auf, so kann es zu Netzhautablösungen kommen. Wenn dies geschieht, dann wird es zu Sehstörungen (meistens verschwommene Sicht) kommen. Insbesondere beim schnellen Umschauen wird diese Sehstörung am häufigsten auftreten. Dies liegt daran, dass die Flüssigkeit im Glaskörper weitaus langsamer ist als die Bewegung des Kopfes.
Rissbildung kann auch durch Schläge auf das Auge (traumatisch bedingter Netzhautriss) entstehen, dies ist insbesondere in Folge eines Unfalls nicht unwahrscheinlich.
Exsudative Netzhautablösung (flüssigkeitsbedingt)
Unmittelbar unter der unteren Netzhautschicht liegt die Aderhaut und trägt somit zahlreiche Gefässe und versorgt die Netzhaut durch diese Verbindung mit Blut. Sollte aus einem der Gefässe eine Flüssigkeit sich innerhalb der beiden Netzhauten legen, dann wird es ebenfalls zur Ablösung der oberen Schicht kommen. Dies passiert jedoch nicht einfach so, sondern durch eine Krankheit, wie zum Beispiel einem Tumor in der Aderhaut oder einer Entzündung.
Kombination aus mehreren Ursachen
Es ist nicht ausgeschlossen, dass es auch zu einer Kombination aus mehreren Ursachen kommt. Die traktionsbedingt-rhegmatogene Netzhautablösung kann durchaus entstehen, dabei entsteht ein Riss in der Netzhaut und ein Zug von Bindegewebesträngen innerhalb des Augeninneres. Diese Form der Netzhautablösung kommt vermehrt bei Diabetikern vor.
Wie lässt sich eine Netzhautablösung untersuchen?
Die Untersuchung und Prognose einer Netzhautablösung kann jederzeit durch einen Augenarzt vorgenommen werden, genauso aber auch bei einer Klinik (Ophthalmologie). Diese sollte auch aufgesucht werden, wenn die Symptome sich bemerkbar machen und rasant fortschreiten. Je Früher eine Untersuchung erfolgt, desto besser ist die Prognose.
Sollte es den Verdacht einer Netzhautablösung geben, dann wird eine sogenannte Anamenese (Erhebung der Krankengeschichte) durchgeführt. Der Arzt stellt dabei Fragen, wie zum Beispiel, wann die Symptome zuerst aufgetreten sind oder welche Eindrücke wahrgenommen werden (beispielsweise Lichtblitze).
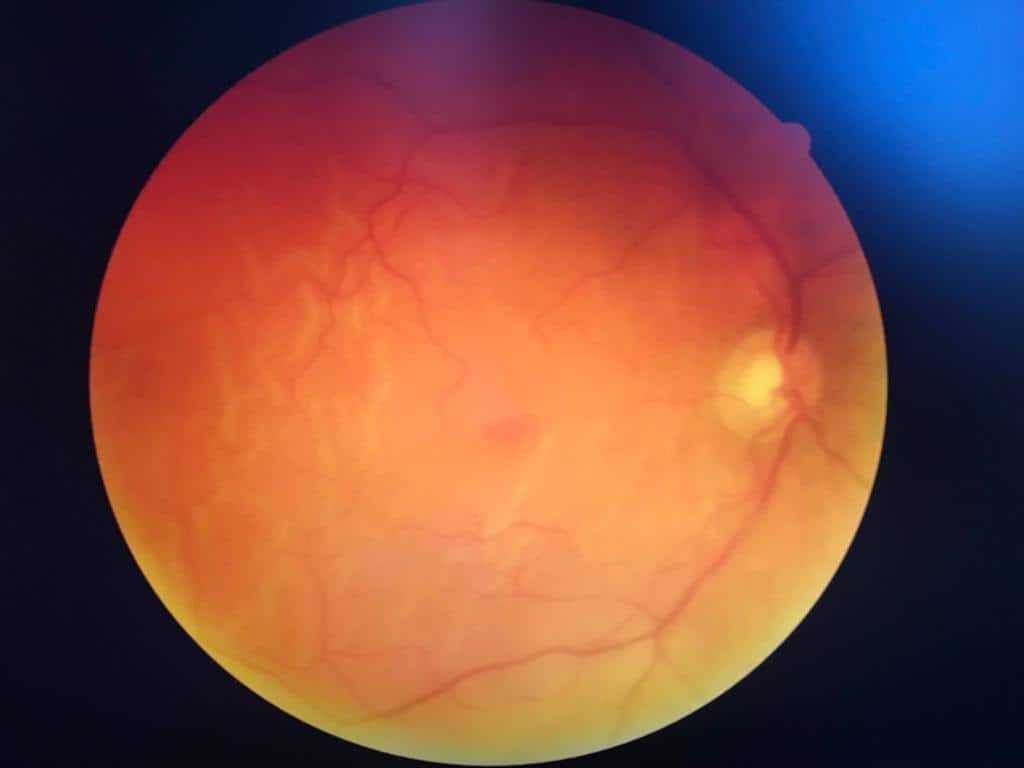
Wenn die Symptome lediglich an einem Auge entstehen, dann wird standardmässig auch das zweite Auge untersucht, wobei zuerst jeweils eine Bestimmung der Sehschärfe durchgeführt wird. Die wichtigste Untersuchung im Zusammenhang mit der Netzhautablösung stellt die Augenspiegelung dar – dafür wird die Spaltlampe verwendet. Zuvor tropft er Ihnen aber ein Medikament ins Auge, das die Pupillen weitstellt. Bei einer Netzhautablösung fallen dabei meist blasenartige Abhebungen der Netzhaut auf.
Sofern keine eindeutige Diagnose möglich ist, wird der Augenarzt eine Untersuchung mit dem Ultraschall vornehmen.
Wenn eine Netzhautablösung vorliegt, sollte diese umgehend behandelt werden, das das Ausmass der Netzhautablösung bis zur Erblindung führen kann.
Wie erfolgt die Prognose und Behandlung einer Netzhautablösung?
Die Netzhautablösung stellt einen medizinischen Notfall dar und sollte umgehend behandelt werden, hierbei ist auch zu wissen, dass eine frühe Behandlung durchaus Vorteile hat, denn die abgelöste Netzhaut könnte sich wieder erholen – möglicherweise sogar vollständig. Die Prognose einer Netzhautablösung hängt vom aktuellen Fortschreiten ab. vom Zu einem späteren Stadium muss jedoch ein operativer Eingriff erfolgen.
Diese Behandlung erfolgt mit einer Operation, da es keine Medikamente oder ähnliches dafür gibt. Die obere Netzhaut wird bei einem solchen operativen Eingriff wieder auf die untere Schicht angelegt, sodass der Schaden somit wieder behoben worden ist. Die Operation kann entweder von aussen mit einer Plombe und einer Cerclage erfolgen oder wird von innen durch die Entfernung des Glaskörpers (Pars Plana Vitrektomie) durchgeführt. Bei der Pars-Plana-Vitrektomie (PPV) wird der Glaskörper im Auge durch eine Sonde geschnitten und abgesaugt. Zum Schluss wird das Innere des Auges mit Silikonöl, Gas oder Ringer-Lösung aufgefüllt. Nach diesem Eingriff wird der Patient einige Tage im Krankenhaus verbringen müssen.
Sobald die Therapie abgeschlossen ist, werden regelmässige Kontrollen verordnet, damit eine erneute Ablösung der Netzhaut vermieden werden kann beziehungsweise schnellstmöglich eingegriffen werden kann. Diese Erkrankung führt unbehandelt zur Erblindung.
Behandlung im Frühstadium mit Laser oder Kältesonde
Sollte die Krankheit noch nicht fortgeschritten sein und somit nur eine geringe Netzhautablösung erfolgt sein, dann könnte die obere Netzhautschicht ambulant mit einer Laserbehandlung (Photokoagulation) erfolgen oder durch die Kältesonde (Kryopexie). Über beide Methoden können beide Schichten verbunden werden. Diese Behandlung wird Ambulant in der Praxis durchgeführt.
Zu Wissen ist dabei, dass hierbei kleine Narben im Augenhintergrund entstehen, wodurch die Schichten miteinander verbunden werden. Der Riss wird somit bestehen bleiben, aber der Schaden wird fixiert – der erlittene Sehverlust ist jedoch aber nur von sehr geringem Ausmass.
In der Regel werden diese Eingriffe unterzogen, um die Netzhautablösung vorzubeugen, sobald ein Riss entstanden ist. Eine Zeit nach dem Eingriff werden stabile Narben entstehen, wodurch die Gefahr der Netzhautablösung kaum mehr existent ist.
Zusammenfassung
Sollten sich bogenförmige Lichtblitze, ein schwarzer Schatten oder fliegende schwarze Mücken bilden, dann sollte umgehend eine augenärztliche Untersuchung erfolgen, ob ein Loch in der Netzhaut entstanden ist oder eine Netzhautablösung. Nur wenn so früh wie möglich reagiert wird, kann die Gefahr weiterhin gesenkt werden.
In manchen Fällen könnte ein Loch in der Netzhaut oder die Netzhautablösung auch ohne Symptome erfolgen, daher sind regelmässige Kontrollen unbedingt notwendig – insbesondere bei den Risikogruppen. Zu dieser Gruppe zählen Menschen mit Diabetes, autoimmuner Erkrankung, Augentrauma, Kurzsichtigkeit oder Patienten mit peripheren Netzhautschwächen.
Wenden Sie sich bei Fragen oder für eine Untersuchung an unseren Augenarzt in Opfikon.
Quellen
- Timothy L Jackson: Moorfields Manual of Ophthalmology, third edition, Seite 594-598.
- Nika Bagheri, Brynn N. Wajda: The Wills Eye Manual, 7th edition, Seite 281-284.
- Brad Bowling: KANSKIs Klinische Ophthalmologie, 8. Auflage, Seite 670-707.
Kategorien
Allgemein
Augenärzte
Augenentzündungen
Augeninformationen
Augenliderkrankungen
Augennotfälle
Augenschmerzen
Behandlungen
Bindehautentzündung
Diagnostische Behandlung
Fremdkörper im Auge
Gesichtsfeldausfall - Skotom
Grüner Star - Glaukom
Hornhautprobleme
Netzhautprobleme
Sehprobleme
Syndrome & Augenerkrankungen