Glaskörperabhebung: Ursachen und Symptome
Inhaltsverzeichnis
Glaskörperabhebung: Eine ausführliche Erklärung
Die Glaskörperabhebung, häufig auch als Glaskörperablösung bezeichnet, ist ein augenmedizinisches Phänomen, das eng mit der Struktur des menschlichen Auges verbunden ist. Im Mittelpunkt steht dabei der „Corpus vitreum“ oder Glaskörper. Dieser Glaskörper ist eine gelartige, durchsichtige Substanz, die den Grossteil des inneren Augenraums einnimmt und sich zwischen der Linse und der Netzhaut befindet. Der Glaskörper füllt den größten teil des Augapfels. Seine Hauptfunktion ist es, das Auge in Form zu halten und eine klare Lichtübertragung zur Netzhaut zu gewährleisten. Der Glaskörper besteht zu 98 % aus Wasser und zu 2 % aus Hyaluronsäure.
Entwicklung mit zunehmendem Alter
Mit zunehmendem Alter erfährt das menschliche Auge vielfältige Veränderungen. Eine davon ist die natürliche altersbedingte Schrumpfung des Glaskörpers. Glaskörper und Netzhaut sind miteinander verbunden. Der Alterungsprozess kann die Glaskörperablösung fördern, bei der sich der Glaskörper von dem hinteren Teil der Netzhaut ablöst. Dies geschieht, weil der Glaskörper im Laufe der Zeit an Elastizität verliert, was wiederum zu einer Verflüssigung und zu einer Schrumpfung führt. Tatsächlich ist das Schrumpfen und die Abhebung des Glaskörpers ein Phänomen, das mit zunehmendem Alter bei vielen Menschen auftritt und die Augenbewegungen einschränken kann. In der Regel stellt diese Entwicklung keine ernsthafte Gefahr für das Sehen dar, kann jedoch zu bestimmten Symptomen führen, die Anlass zur Sorge geben können. Bei Menschen mit extremer Kurzsichtigkeit, kann die schon früher auftreten.
Symptome der Glaskörperabhebung und „fliegende Mücken“
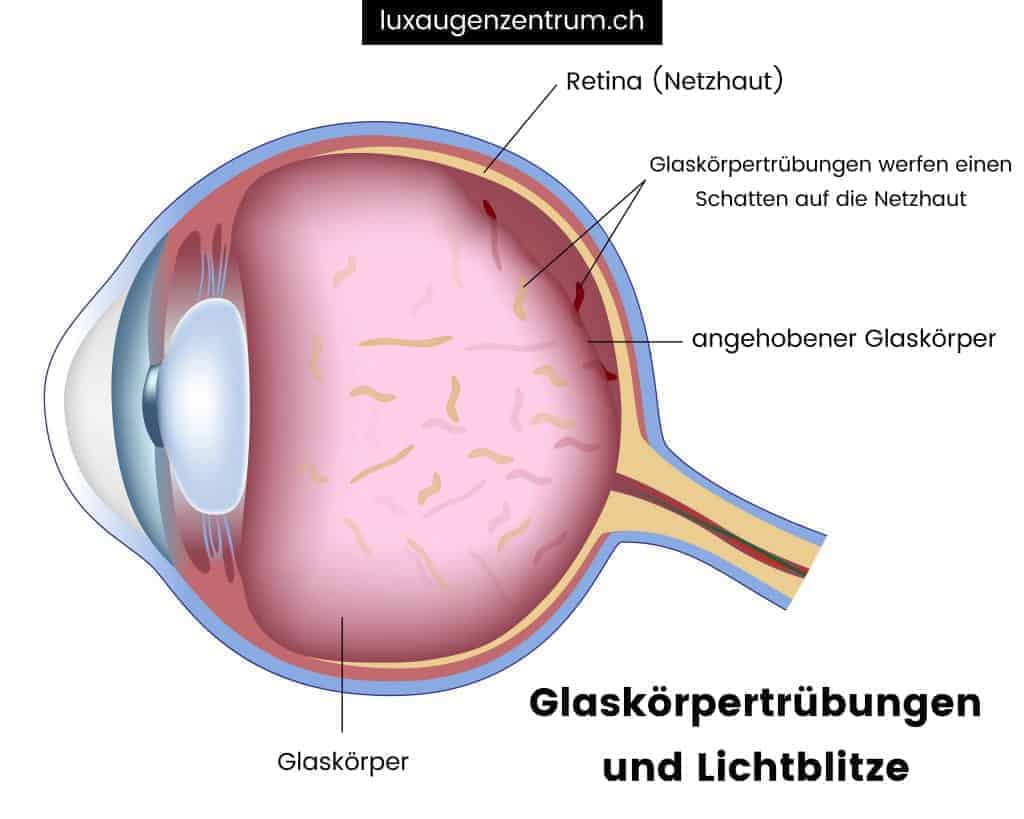
Ein typisches Symptom der Erkrankung der Glaskörperabhebung sind die sogenannten „fliegenden Mücken“ oder „mouches volantes“. Diese Bezeichnungen beschreiben kleine, bewegliche Schatten oder Fäden, die vor dem Auge des Betroffenen zu schweben scheinen. Sie können mehr oder weniger stark auftreten. Die fliegenden Mücken entstehen durch kleine Trübungen im Glaskörper, die das einfallende Licht streuen und somit Schatten auf die Netzhaut werfen. Obwohl diese fliegenden Mücken oder mouches volantes oft harmlos sind und oft als lästig empfunden werden, sind sie ein häufiges Anzeichen für Veränderungen im Glaskörper.
Glaskörpertrübung vs. Glaskörperabhebung
Während die Glaskörperabhebung eine Ablösung des gesamten Glaskörpers von der Netzhaut bezeichnet, sind Glaskörpertrübungen lokalisierte Verdichtungen oder Unregelmässigkeiten innerhalb des Glaskörpers selbst. Diese Trübungen können das Licht streuen, was zu den bereits erwähnten „fliegenden Mücken“ oder „mouches volantes“ führt. Es ist wichtig zu verstehen, dass, obwohl beide Phänomene im Glaskörper auftreten und ähnliche Symptome verursachen können, sie unterschiedliche Ursachen und Auswirkungen haben.
Abhebung des Glaskörpers und die Glaskörpergrenzmembran
Die Glaskörperablösung findet speziell im Bereich der hinteren Glaskörpergrenzmembran statt. Dies ist eine feine, hauchdünne Membran, die den Glaskörper von der Netzhaut trennt. Mit der Zeit, insbesondere durch Alterungsprozesse und die Verkleinerung des Glaskörpers, kann sich diese Membran von der Netzhaut ablösen, was zur Glaskörperablösung führt. Es sollte betont werden, dass diese Art von Ablösung bei den meisten Menschen mit zunehmendem Alter auftritt und in den meisten Fällen keiner besonderen Behandlung bedarf.
Diagnose und Behandlung
Zusätzlich zu den grundlegenden Sehtests erfolgt eine ausführliche Untersuchung des Glaskörpers und der Netzhaut. Diese Untersuchung wird mithilfe eines Spaltlampenmikroskops und eines Augenspiegels durchgeführt, während die Pupille durch medikamentöse Erweiterung geweitet ist. Dieser Effekt verschwindet gewöhnlich nach einigen Tagen. Die genaue Diagnose einer Glaskörperabhebung erfolgt in der Regel durch eine sorgfältige augenärztliche Untersuchung. Während dieser Untersuchung wird oft das Auge erweitert, um dem Augenarzt einen klaren Blick auf den Glaskörper und die Netzhaut zu ermöglichen. Hier kann er feststellen, ob es zu einer Abhebung des Glaskörpers gekommen ist und ob es Anzeichen von Komplikationen gibt. Häufig ist keine spezielle Behandlung erforderlich, es sei denn, es treten Komplikationen wie Netzhautlöcher oder -risse auf.
Komplikationen der Glaskörperabhebung
Die hintere Glaskörperabhebung ist ein natürlicher Alterungsprozess und in den sehr oft harmlos. Dennoch können in einigen Situationen Komplikationen auftreten, die das Sehvermögen erheblich einschränken:
- Netzhautlöcher oder Netzhautrisse: Während der Ablösung des Glaskörpers von der Netzhaut können kleine Zugkräfte entstehen, die zu Löchern oder Rissen in der Netzhaut führen. Dies kann Lichtblitze im Sichtfeld verursachen und die Sicht massiv beeinträchtigen.
- Netzhautablösung: Ein Riss in der Netzhaut kann dazu führen, dass Flüssigkeit aus dem Glaskörper hinter die Netzhaut gelangt und diese von der Augenwand abhebt. Eine Netzhautablösung ist ein medizinischer Notfall und erfordert umgehende Behandlung, da sie zu bleibenden Sehverlusten führen kann.
- Blutungen im Auge: Gelegentlich kann die Ablösung zu Blutungen im Auge führen, insbesondere wenn Blutgefäße betroffen sind. So kann die Sicht durch kleine Blutungen beeinträchtigt werden.
- Persistierende Glaskörpertrübungen: Obwohl fliegende Schwebeteilchen häufig mit der Glaskörperabhebung in Verbindung gebracht werden und meist harmlos sind, können sie für manche Menschen störend sein und die Sehqualität beeinträchtigen.
Während viele Menschen keine Komplikationen im Zusammenhang mit der Glaskörperabhebung erleben, ist es wichtig, bei plötzlichen Veränderungen des Sehvermögens, wie dem Auftreten von Lichtblitzen oder einem plötzlichen Anstieg der Anzahl von fliegenden schwarzen Punkten, einen Augenarzt aufzusuchen. Grundsätzlich ist eine Operation, die operative Absaugung des getrübten Glaskörpers, eine sog. Vitrektomie, möglich. Bei diesem Eingriff im Augeninneren kommt es zu einer Entfernung des Glaskörpers.
Zusammenfassung
Während die Glaskörperabhebung ein mehr oder weniger natürlicher Alterungsprozess ist und in den meisten Fällen harmlos verläuft, können dennoch Komplikationen wie Netzhautlöcher, Netzhautablösung oder Blutungen im Auge auftreten die die Sehschärfe beeinträchtigen. Besonders störend können persistierende Glaskörpertrübungen sein, die als „fliegende Mücken“ (mouches volantes) oder schwimmende Schwebeteilchen wahrgenommen werden. Bei plötzlichen Veränderungen des Sehvermögens ist es ratsam, umgehend einen Augenarzt aufzusuchen. Regelmässige Kontrolluntersuchungen bei einem Facharzt sind mit zunehmendem Alter ratsam.
Quellen
- Nika Bagheri, Brynn N. Wajda: The Wills Eye Manual, 7th edition, Seite 279-281.
- Timothy L Jackson: Moorfields Manual of Ophthalmology, third edition, Seite 586-593.
Kategorien
Allgemein
Augenärzte
Augenentzündungen
Augeninformationen
Augenliderkrankungen
Augennotfälle
Augenschmerzen
Behandlungen
Bindehautentzündung
Diagnostische Behandlung
Fremdkörper im Auge
Gesichtsfeldausfall - Skotom
Grüner Star - Glaukom
Hornhautprobleme
Netzhautprobleme
Sehprobleme
Syndrome & Augenerkrankungen