Makulaloch (Makulaforamen)
Inhaltsverzeichnis
Einführungin das Makulaloch
Ein Makulaloch (Makulaforamen) ist ein durchgreifendes Loch in der Makula (gelber Fleck). Diese Erkrankung zählt zu den Erkrankungen der vitreoretinalen Grenzschicht. Diese schließen noch die epiretinale Gliose und Vitreomakuläre Traktion ein.
In den meisten Fällen entsteht ein Makulaloch entweder durch den Glaskörperzug oder die Ursache ist unbekannt, also es handelt sich um ein idiopatisches Makulaloch.
Selten kann das Makulaforamen auch die Folge eines Traumas, einer epiretinalen Membran oder eines lange bestehenden Makulaödems.
In der Regel entwickelt sich ein Makulaloch zwischen de 60. und 80. Lebensjahr, aber es kann auch bei Kurzsichtigen in einem jüngeren Alter entstehen.
OCT-Untersuchungen belegen, dass das idiopatische Makulaloch durch die selben traktionalen Kräfte entsteht wie die Glaskörperabhebung um die Fovea (Mitte der Makula).
Symptome
Die meisten Patienten nehmen die langsame Verschlechterung des Sehvermögens und verzerrtes Sehen wahr. Die Erkrankung ist schmerzfrei, da die Netzhaut keine Schmerzrezeptoren hat. Die Erkrankung erweckt aber ähnliche Beschwerden wie bei Entzündungen der zentralen Netzhaut, einem Makulapucker oder einer altersbedingten Makuladegeneration (AMD). Deshalb ist eine Untersuchung des Auges in der Augenklinik notwendig. Bei längerem Bestehen kann sich auch die umliegende Netzhaut ablösen, so dass hierdurch die Sehschärfe weiter reduziert wird.
Diagnostik
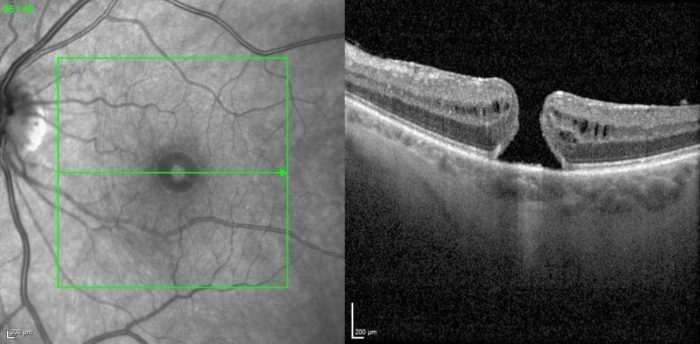
Die Diagnostik eines Makulaloches erfolgt durch die Spaltlampenuntersuchung und die OCT-Untersuchung. Mit der Spaltlampe sieht der Augenarzt eine kleine Delle oder ein kleines Loch in der Makulamitte.
Mit der OCT kann beurteilt werden, ob das Loch durchgreifend ist und der Durchmesser des Makulaloches kann genau ausgemessen werden.
Stadien des Makulalochs
- Stadium 0 Makulaloch entsteht, wenn sich der der Fovea angehaftete Glaskörper abzulösen beginnt. Die zentrale Einbuchtung der Fovea (Makulamitte) wird flacher, aber die Sehkraft bleibt noch stabil. Die meisten Staium 0 Löcher schreiten nicht fort.
- Stadium 1 Makulaloch verursacht eine Sehverschlechterung und verzerrtes Sehen (Metamorphopsie). Im Stadium 1A ist ein gelber Fleck, im Stadium 1B ist ein gelber Kreis zu sehen. Die OCT (optische Kohärenztomographie) zeigt im Stadium 1A eine Pseudozytse oder eine horizontale Spaltung in der Fovea, die mit einem Glaskörperzug (Traktion) assoziiert ist. Im Stadium 1B zeigt die OCT einen Bruch in der Fovea. Es muss betont werden, dass sich das Stadium 1 Makulaloch in 50% der Fälle spontan schliessen kann. Deswegen wartet der Augenarzt bei Stadium 1 zu und operiert nicht sofort.
- Stadium 2 Makulaloch stellt ein frühes, durchgreifendes Loch in der Fovea, das weniger als 400 Mikrometer Durchmesser hat. Das durchgreifende Loch entwickelt sich durch das Fortschreiten der Pseudozyste/des Bruchs indem das «Dach» der Pseudozytse/des Bruchs einreisst. Das Fortschreiten ins Stadium 2 geht mit Zunahme der Sehverschlechterung einher. Die OCT bestätigt das durchgreifende Loch in der Makula.
- Stadium 3 Makulaloch stellt das vollständig entwickeltes Loch dar, dessen Durchmesser die 400 Mikrometer übersteigt. Dieses ist typischerweise umgeben von einer verdickten Netzhaut. Die Sehkraft kann stark variieren. Der Glaskörper bleibt in diesem Zustand dem Sehnerv angehaftet, aber er löste sich von der Makula bereits ab. Der Durchmesser des Makulaloches kann in der OCT genau ausgemessen werden.
- Stadium 4 Makulaloch ist ebenfalls ein vollständig entwickeltes Loch, wobei sich der Glaskörper vollständig vom Sehnerven (und auch der Makula) abgehoben hat. Ein Weiss-Ring (verdickter Rand der Anhaftungsstelle des Glaskörpers am Sehnerven) ist vor der Makula zu sehen.
Das Risiko der Entstehung eines Makulaforamens in dem anderen Auge hängt von der Anhaftungssituation des Glaskörpers ab. Wenn sich der Glaskörper im Partnerauge bereits vollständig abgehob, ist die Wahrscheinlichkeit der Entwicklung eines Makulaloches sehr gering. Wenn der Partnerauge Stadium 1A Veränderungen aufweist, kann hier auch ein durchgreifendes Makulaloch entstehen. Wenn das Partnerauge unauffällig ist und der Glaskörper noch anliegt, besteht ein 10%-iges Risiko, dass ein Loch in der Makula des Partnerauges entsteht. Das Makulaforamen hat Auswirkungen auf das Sehvermögen.
Behandlung
Ab dem Stadium 2 ist eine Operation empfohlen. Eine Glaskörperentfernung (Pars Plana Vitrektomie) mit Gasfüllung (Gastamponade) wird durchgeführt. Während des Eingriffs wird zunächst der Glaskörper aus dem Augeninnern entfernt. Die Eingabe von Gas in den Glaskörperraum hilft, die Netzhaut noch zusätzlich auf ihrer natürlichen Unterlage anzudrücken. Die Erfolgsrate dieser Augenoperation ist über 90%. Stadium 1 Makulalöcher verschliessen sich in der Hälfte der Fälle spontan. Hierbei wird zunächst der Glaskörper aus dem Augeninnern entfernt.
Eine Behandlungsalternative ist die intravitreale Injektion von Ocriplasmin. Ocriplasmin löst den Glaskörperzug und das Makulaloch kann sich verschliessen. Diese Methode ist am effektivsten bei den Makulalöchern in der Anfangsphase und wenn die Anhaftung des Glaskörpers schmal ist.
Zusammenfassung
Ein Makulaloch (Makulaforamen) führt zu einer deutlichen Sehminderung und die geraden Linien werden verzerrt gesehen. Bei Stadium 1 Löcher ist eine abwartende Haltung gerechtfertigt, weil sich die Löcher in jedem zweiten Fall spontan verschliessen.
Ab dem Stadium 2. kann die Netzhautoperation nicht vermieden werden. Laut Studien kann das beste Ergebnis dann erzielt werden, wenn das Makulaloch innerhalb von 12 Monaten operativ versorgt wird.
Unser Augenarzt in Zürich Opfikon, zwischen Seebach und Oerlikon untersucht Sie mit dem neuesten Heidelberg Spectral Domain OCT 2 und bespricht die geeignete Therapie mit Ihnen.
Kontaktieren Sie uns wegen einem Termin.
Quellen
- Timothy L Jackson: Moorfields Manual of Ophthalmology, third edition, Seite 606-608.
- Nika Bagheri, Brynn N. Wajda: The Wills Eye Manual, 7th edition, Seite 319-322.
- https://eyewiki.aao.org/Macular_Hole
- https://www.augenheilkunde.insel.ch/de/unser-angebot/sprechstunde/netzhaut/makulaforamen/
Kategorien
Allgemein
Augenärzte
Augenentzündungen
Augeninformationen
Augenliderkrankungen
Augennotfälle
Augenschmerzen
Behandlungen
Bindehautentzündung
Diagnostische Behandlung
Fremdkörper im Auge
Gesichtsfeldausfall - Skotom
Grüner Star - Glaukom
Hornhautprobleme
Netzhautprobleme
Sehprobleme
Syndrome & Augenerkrankungen