Epiretinale Membran (Epiretinale Gliose)
Inhaltsverzeichnis
Was ist eine epiretinale Membran?
Bei der epiretinalen Membran, die auch als Mukula Pucker oder epiretinale Gliose bezeichnet wird, handelt es sich um ein dünnes Häutchen, zuweilen ist es eine Narbenschicht, die sich ungefähr ab dem 50. Lebensjahr auf oder über der Netzhaut ausbilden kann. Die epiretinale Gliose ist ein Beispiel für Erkrankungen der vitreoretinalen Grenzschicht. Mit der Zeit zieht sich diese Membran etwas zusammen und faltet dabei die Netzhaut mit auf. Dies reduziert die Sehschärfe deutlich und führt dazu, dass eigentlich gerade Linien gekrümmt oder wellenförmig wahrgenommen werden – Verzerrtsehen. Relativ häufig kommen epiretinale Membranen bei älteren Menschen über 75 Jahren vor.
Ursachen der epiretinalen Gliose
In den meisten Fällen kann die Ursache der Netzhautverfaltung nicht genau geklärt werden. Als auslösende Erkrankungen kommen zum Beispiel diese Möglichkeiten infrage:
- Netzhautablösung oder ein Netzhautriss
- Verletzung des Auges
- Diabetische Retinopathie
- Uveitis
- Glaskörperblutung
- Augenoperation
- Idiopatisch (am meisten)
Häufige Symptome einer epiretinalen Membran
Insbesondere beim Lesen arbeitet das Auge vornehmlich mit jener relativ kleinen Fläche auf der Netzhaut, mit der wir am schärfsten sehen können. Schon die kleinste Verformung in diesem Bereich führt unmittelbar dazu, dass wir eine verzerrte oder wellige Wahrnehmung haben, die der Augenarzt als Metamorphopsie bezeichnet. Wenn die Schädigung bereits ein grösseres Ausmass angenommen hat und bis in die Makula hineinreicht, wie es beispielsweise bei einem Makulaforamen der Fall sein kann, entsteht in etwa in der Bildmitte sogar ein schwarzer Fleck, das sogenannte Skotom.
Viele Patienten berichten von ihren Beschwerden und geben zu, dass sie lediglich alles etwas verschwommen sehen oder das Gefühl haben, durch eine Plastikfolie wie Zellophan zu blicken. Es gibt viele Patienten, bei denen sich die Symptome lange Zeit kaum verschlechtern, die sich sogar an die veränderte Sicht gewöhnen, weil das Gehirn lernt, im Hintergrund viele Korrekturen vorzunehmen. Weitet sich aber die Sehverschlechterung immer weiter aus, kommt man um einen kleinen chirurgischen Eingriff nicht herum.
Diagnose – Untersuchungen beim Augenarzt
Zur Unterstützung der Diagnose wird der Augenarzt den Amsler-Test anwenden, der sich auch gut dazu eignet, dass der Patient den weiteren Verlauf seiner Erkrankung immer wieder selbst kontrollieren kann. Exemplarisch möchten wir zum Punkt Diagnose den Amsler-Test an dieser Stelle ganz kurz erläutern:
Falls Sie eine Brille oder Kontaktlinsen tragen, sollten diese für den Test verwendet werden. Das Amsler-Gitter wird in etwa auf eine Lesedistanz um 30 Zentimeter vor die Augen gehalten. Dann wird ein Auge geschlossen und der schwarze Punkt in der Mitte fixiert. Der Patient wird nun gefragt, wie er die Linien in unmittelbarer Nähe des Punktes empfindet.
- Leidet er unter Verzerrtsehen, sieht er die Linien gebogen oder verschwommen
- Sieht er die Linien unterbrochen oder mit deutlichen Fehlstellen
Danach wird der gleiche Test mit dem anderen Auge wiederholt. Wichtig ist vor allem, ob sich das, was der Patient hierbei wahrnimmt, mit der Zeit eine Veränderung erfährt.
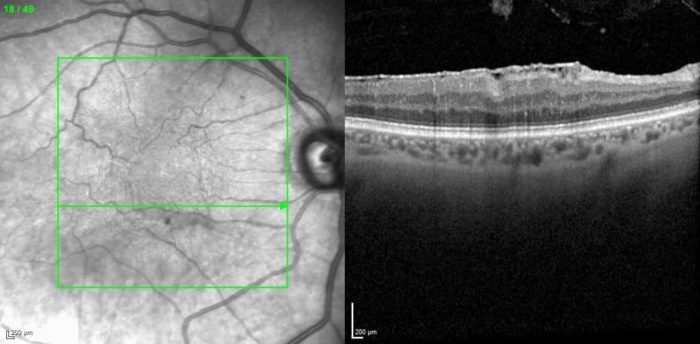
Zur Bestätigung der Diagnose „epiretinale Membran“ untersucht der Augenarzt mithilfe eines Ophthalmoskops den Augenhintergrund. Darüber hinaus können noch Farbaufnahmen gemacht werden oder die bildgebenden Verfahren der Fluoreszenzangiographie und der optischen Kohärenztomographie eingesetzt werden.
Unterschied zwischen Schichtforamen und Pseudoforamen
Das Wort „foramen“ kommt aus dem Lateinischen und bedeutet Loch. Das Schichtforamen ist ein Defekt der Makula, der aber nicht ganz durchgreifend ist. Man kann es als Gewebeausdünnung auffassen. Eine epiretinale Gliose muss damit nicht immer einhergehen. Das Krankheitsbild schreitet eher sehr langsam voran und eine spontane Heilung kann man hierbei nicht erwarten.
Eine Sonderform des Macular pucker ist das Pseudoforamen der Makula. Wenn die Netzhaut durch die epiretinale Gliose derartig stark verformt wird, dass geradezu ein Loch entsteht, spricht man vom Pseudoforamen, weil im Grunde genommen kein wirklicher Substanzdefekt vorliegt. In diesem Fall ist die Netzhaut nicht verdünnt.
Behandlungsmethoden bei einer epiretinalen Membran
Wie oben bereits angedeutet müssen nicht alle Patienten sofort behandelt werden. Für die Operation ist der Wert des Sehvermögens aussagekräftig. Eine Operation wird in der Regel erst dann vorgenommen, wenn das Sehvermögen einen bestimmten Wert unterschreitet. Ist die verzerrte, verschwommene Sicht aber schon sehr störend ausgeprägt und sind die Beschwerden unerträglich, kann der Eingriff vorgenommen werden. Er beinhaltet die Entfernung des Glaskörpers einschliesslich der Membran. Das heute gängige Verfahren dazu wird als „Vitrektomie mit Membran-Peeling“ bezeichnet und nur mit einer örtlichen Betäubung, allerdings in einem Operationssaal, durchgeführt. Dabei ist mit einer Dauer von ungefähr 30 Minuten zu rechnen.
Im Zuge einer Vitrektomie wird der gelartige Glaskörper beziehungsweise Vitreus des Auges endoskopisch abgesaugt. Zu diesem Zweck werden am Augapfel drei kleine Schnitte von circa 0,7 Millimetern angelegt, um zur Operation kleine Instrumente ins Auge einzuführen. Der sogenannte Vitrektor ist ein spezielles Saug-Schneide-Gerät, mit dem der Glaskörper zunächst zerkleinert und sogleich absaugt wird.
Danach wird der Glaskörperraum wieder mit Augenwasser aufgefüllt. Dieses wird vom Strahlenkörper selbst produziert. Auch der Glaskörper besteht ja zu circa 99 Prozent aus Wasser. Vernäht werden müssen die kleinen Einschnitte am Auge nicht, wenn sie „trokar“ geführt werden. In diesem Fall liegt eine nahtlose Vitrektomie vor.
Dieses Vorgehen mit den winzigen Einschnitten hat sich bewährt und erfolgt zum Beispiel bei Glaskörperblutungen, Netzhautablösungen, Glaskörpertrübungen und Makulaturlöchern.
Beim Peeling wird in diesem Kontext die auf der Netzhaut auflagernde Schicht abgeschält. Angewandt wird dieses Verfahren nicht nur bei der epiretinalen Gliose, sondern auch, um die innere Grenzmembran (ILM) von der Netzhaut zu entfernen. Dazu werden spezielle Farbstoffe eingesetzt, um dieses Gewebe besser beziehungsweise eindeutiger identifizieren zu können. Von der Netzhaut abgezogen wird das Material mit einer Pinzette.
Welche Risiken sind mit einer Operation verbunden?
Während der ersten Tage nach der Behandlung sind die Augen etwas gerötet, es können sich ein sandiges Gefühl und/oder leichte Schmerzen einstellen. Als Risiken bei einer derartigen Operation müssen mögliche Infektionen (Endophthalmitis), Blutungen oder Verletzungen angesprochen werden, die aber nur in circa einem Prozent aller Massnahmen auftreten. Wenn die Augenrötungen und Schmerzen nicht abklingen, sondern sich sogar intensivieren, kann dies ein Hinweis auf ein solches Geschehen sein. Eine Nachoperation kann dann notwendig werden, wenn eine der folgenden Situationen eintritt.
Die körpereigene Augenlinse wird sich nach der Glaskörperentfernung sehr wahrscheinlich eintrüben, das heisst, bald nach der Operation steht die Behandlung des Grauen Stars an. Aus diesem Grunde wird die natürliche Linse im Zuge einer Glaskörperabsaugung oftmals gleich durch eine künstliche Linse ersetzt.
Während beziehungsweise durch die Glaskörperabsaugung kann es zu Einrissen in der Netzhaut kommen. In ungefähr zwei Prozent der Fälle ist dies sogar mit einer Netzhautablösung verbunden. Wenn ein Riss während der OP eintritt, kann er gleich im Zuge des Eingriffs verschlossen werden. Kommt es zu einem Riss oder zu einer Netzhautablösung erst nach der OP, lässt sich ein Folgeeingriff nicht vermeiden. In ganz seltenen Fällen ist so eine Netzhautablösung dermassen hartnäckig, dass sie eine schwere Augenschädigung nach sich zieht.
Falls nach einer Operation der Augeninnendruck stark ansteigt, was nicht selten der Fall ist, kann dies mit Medikamenten gut beherrscht werden. Wenn eine Schwellung der Netzhautmitte oder eine Entzündungsreaktion an der Hornhaut oder im vorderen Auge eintritt, so wird diese mit kortisonhaltigen Augentropfen gegebenenfalls mit einer Injektion behandelt.
Im allerschlimmsten Fall kann es zu einer Erblindung oder zum totalen Verlust des Augapfels kommen.
Prognose bei Operation der epiretinalen Membran
Mit Blick auf die OP einer epiretinalen Membran gilt, dass in etwa die Hälfte dessen, was an Sehschärfe verloren gegangen war, wieder zurückgewonnen werden kann. Allerdings verhält es sich dabei so, dass dieser Rückgewinn an Sehschärfe umso kleiner ist, je später man sich für die Operation entscheidet.
Bei dieser Überlegung sollten Sie aber auch berücksichtigen, dass bei einer sehr frühen Operation das Nutzen-Risiko-Verhältnis nicht unbedingt überzeugend ist. In der Praxis wird der Augenarzt dazu raten, dass eine OP immer dann in Erwägung zu ziehen ist, wenn die Sehschärfe bereits unter 60% liegt.
Haben Sie weitere Fragen? Wir sind spezialisiert auf Netzhauterkrankungen und Sie können immer auf unseren Augenarzt in Zürich Opfikon zählen.
Quellen
- Timothy L Jackson: Moorfields Manual of Ophthalmology, third edition, Seite 601-603.
- Nika Bagheri, Brynn N. Wajda: The Wills Eye Manual, 7th edition, Seite 322-323.
- Brad Bowling: KANSKIs Klinische Ophthalmologie, 8. Auflage, Seite 606-608.
Kategorien
Allgemein
Augenärzte
Augenentzündungen
Augeninformationen
Augenliderkrankungen
Augennotfälle
Augenschmerzen
Behandlungen
Bindehautentzündung
Diagnostische Behandlung
Fremdkörper im Auge
Gesichtsfeldausfall - Skotom
Grüner Star - Glaukom
Hornhautprobleme
Netzhautprobleme
Sehprobleme
Syndrome & Augenerkrankungen