Endokrine Orbitopathie (EOP): Schilddrüse und Auge
Inhaltsverzeichnis
- Was ist eine endokrine Orbitopathie?
- Welche Symptome entstehen bei einer endokrine Orbitopathie?
- Wie entsteht diese Erkrankung?
- Behandlung der Schilddrüsenerkrankung steht im Vordergrund
- Wie funktioniert die Behandlung der endokrinen Orbitopathie?
- Nicht alle Symptome sind selbstheilend
- Ist ein operativer Eingriff notwendig?
- Fazit
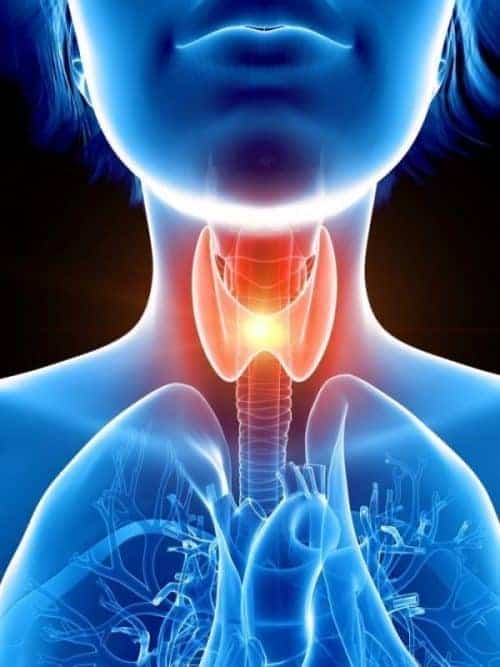
Bei der endokrinen Orbitopathie handelt es sich um eine entzündliche Krankheit im Bereich der Augenhöhle, welche jedoch nur im Zusammenhang mit einem Morbus Basedow, einer Schilddrüsenerkrankung entsteht. Diese zählt zu den Autoimmunerkrankungen. Die Ausprägung des Krankheitsbildes bestimmt die Behandlung, wobei auch eine chirugische Operation möglich sein könnte.
Was ist eine endokrine Orbitopathie?
Bei Stoffwechselerkrankungen der Schilddrüse kommt es für den Betroffenen immer wieder zu Problemen, dabei auch im Bereich der Augen. Es ist allgemein eher unbekannt, dass sich diese Beschwerden auch auf die Augen beziehen können. Beschwerden in diesem Bereich werden jedoch unter dem medizinischen Begriff „endokrinen Orbitopathie“ (EO) zusammengefasst. Exophthalmus ist bei einer Endokrinen Orbitopathie ein typisches Symptom, bei dem sich der Augapfel nach vorne wölbt oder aus der Augenhöhle heraustritt.
In Bezug auf Stoffwechselerkrankungen handelt es sich in den meisten Fällen um eine Autoimmunerkrankung. Das heißt, das Immunsystem reagiert irrtümlicherweise auf körpereigenes Gewebe. In 90 bis 95 Prozent der Fälle handelt es sich um eine Morbus Basedow, welche eine Schilddrüsenüberfunktion auslöst. Ein kleiner Teil, etwa drei bis fünf Prozent, ist auf eine Hashimoto Thyreoiditis (Schilddrüsenunterfunktion) zurückzuführen.
Eine Entzündung legt sich hierdurch in den Bereich der Augenhöhle und betrifft insbesondere Bindegewebe, Fettgewebe und auch die Augenmuskeln. Hierdurch entstehen Flüssigkeitseinlagerungen, Gewebewucherungen und zu Schwellungen in den Weichteilen und Lider. Insbesondere die Gewebewucherungen sind gefährlich, denn dadurch wird der Augapfel aus den Augenhöhlen verdrängt.
Welche Symptome entstehen bei einer endokrine Orbitopathie?
Ein verbreitetes Symptom bei einer endokrine Orbitopathie ist das Hervortreten der Augäpfel oder aber auch Schwellungen und Rötungen im Bereich der Bindehaut und der Augenlider. Es kommt ausserdem zu einem Fremdkörpergefühl und Trockenheitsgefühl in den Augen sowie zu Schmerzen bei Augenbewegungen, der Augenmuskeln.
Hinzu besteht die Möglichkeit, dass ein Druckgefühl in den Augen entsteht und die störenden Doppelbildern entstehen, wodurch der Alltag eingeschränkt wird, da auch das Gehen kaum mehr möglich ist. In schlimmen Fällen kommt es zu einer Schädigung am Sehnerv aufgrund des Drucks in der Augenhöhle, welche dann auch zur Erblindung führen kann.
Ein Überblick bezüglich aller (möglichen) Symptome:
- Austrocknung der Hornhaut
- Oberlid-Retraktion: Oberlid zieht sich zurück, wobei weisse Lederhaut sichtbar wird
- Rötung und Schwellung der Bindehaut
- Graephe-Zeichen: Zurückbleiben des Oberlides beim Abblick
- Proptosis (Exophthalmus): Augen treten hervor
- Doppelbilder
- Sehverschlechterung durch Schädigung des Sehnervs
Wie entsteht diese Erkrankung?
In der Medizin wurde diese Krankheit erst vor circa 10 Jahren genauer untersucht, dabei wurde herausgefunden, dass bei der Entstehung der Krankheit sogenannte Fibroblasten eine höhere Rolle spielen als die Muskelzellen.
Die Forscher haben herausgefunden, dass Fibroblasten der Zielpunkt der Entzündung sind. Es handelt sich hierbei um spezielle Bindegewebszellen, welche bei Auf- und Abbauprozessen in mehreren Geweben teilnehmen.
Die Fibroblasten kommen nicht nur bei den Augenhöhlen vor, sondern auch in anderen Körperteilen, jedoch sind diese in den Augen anders konstruiert, da sie über die CD-40-Rezeptoren verfügen.
Sollte es zu einer Krankheit gekommen sein, dann verbinden sich die Rezeptoren der Fibroblasten mit den T-Zellen (Immunzellen), dessen Verbindung gewisse Gene aktiviert und somit die Anzahl von Botenstoffe erhöht
Die angesprochenen Botenstoffe steigern die Produktion von Kohlenhydraten (beispielsweise Glykosaminoglikanen). In einer Therapie muss die Krankheit durch Kortikosteroide gebremst werden.
Raucher haben ein siebenfaches Erkrankungsrisiko
Die Krankheit kommt an sich nicht so häufig vor, denn in Europa und Nordamerika kommt es zu 17 Fällen je 100.000 Frauen und zu drei Fällen je 100.000 Männern. Die Krankheit tritt somit bei Frauen 6-Mal häufiger auf als bei Männern.
Es ist zu beobachten, dass die Krankheit vor allem zwischen den 40. und dem 49. Lebensjahr und zwischen dem 60. Und 68. Lebensjahr entsteht. Raucher haben ein siebenfaches Erkrankungsrisiko im Vergleich zu Nichtrauchern.
Behandlung der Schilddrüsenerkrankung steht im Vordergrund
Eine Behandlung ist nur dann möglich, wenn die Grunderkrankung therapiert wird, dies ist möglich über die Einstellung der Schilddrüsenwerte. In dieser Phase der Augenerkrankung ist es von Priorität, dass sich die Werte im Normalzustand befinden. Diese Diagnostik beziehungsweise Untersuchung kann jedoch kein Augenarzt vornehmen, hierfür wird mit der Endokrinologie, Nuklearmedizin und der endokrinen Chirurgie zusammengearbeitet.
Wie funktioniert die Behandlung der endokrinen Orbitopathie?
Bei einer endokrine Orbitopathie handelt es sich um eine – für gewöhnlich – selbstlindernde Krankheit, welche bei einem Nichtraucher nach etwa einem Jahr ausbrennt und bei Rauchern circa zwei bis drei Jahre in Anspruch nehmen kann. In dieser Zeit ist die Krankheit aber nicht permanent in einer aktiven und entzündlichen Phase, sondern sie geht in eine ruhige Phase über. Bei weniger als 10 Prozent der Betroffenen kommt es jedoch aus der ruhigen Phase wieder zu einer aktiven und entzündlichen Phase.
Die meisten Patienten benötigen für diese Krankheit jedoch trotzdem unterstützende Massnahmen, wie beispielsweise eine regelmässige Befeuchtung der Augenoberflächen und sollte eine chronische Augenentzündung vorliegen, dann müssen kortisonhaltige Ciclosporin Augentropfen verwendet werden.
Zur Entlastung sollte ausserdem der Kopf, während dem Schlaf angehoben werden, denn das könnte die Wasserablagerungen in den Augenhöhlen reduzieren. Weiterhin ist auch eine salzarme Diät zu empfehlen, wodurch sich das Krankheitsbild ebenfalls bessern lässt.
In milden Fällen von endokriner Orbitopathie könnte die Einnahme von Selen möglicherweise positive Auswirkungen haben und das Fortschreiten der Augenbeteiligung unter Umständen verlangsamen. Es wird empfohlen, dass Betroffene diesbezüglich für mindestens sechs Monate täglich 200 Mikrogramm (µg) Selen einnehmen sollten.
Wie zuvor bereits geschildert, hängt die Krankheit mit den Schilddrüsen zusammen. Entsprechend wichtig ist es, dass ein normales Level der Schilddrüsenhormone im Blut erreicht wird, dies stellt zugleich auch einen wichtigen therapeutischen Schritt dar und erfolgt für gewöhnlich bei einem Endokrinologen.
Nicht alle Symptome sind selbstheilend
Während die Krankheit nach einer gewissen Zeit ausbrennt, gibt es jedoch hierdurch hervorgerufene Symptome, welche auf jeden Fall eine Behandlung voraussetzen. Hiermit ist die chronische Austrocknung der Hornhaut gemeint, welche durch das Hervortreten der Augen möglich ist. Eine sofortige Behandlung ist auch notwendig, wenn es zu einer Verlagerung des Auges oder es zu einer Kompression die Sehnerven kommt.
Ebenfalls kann sich aufgrund der Erkrankung die Schilddrüse nicht selbstheilen, weshalb Medikamente eingenommen werden müssen. Es gibt jedoch Fälle, in welchem die Medikamente vom Patienten nicht vertragen werden oder gar nicht erst ansetzen. In diesen Fällen wird radioaktives Iod eingesetzt, dies kann in gewissen Fällen wiederum die EOP verschlechtern.
Ist ein operativer Eingriff notwendig?
Je nach Schweregrad ist ein operativer Eingriff notwendig, dies ist lediglich bei 20 Prozent der Betroffenen der Fall. Eine Augenlid-OP, Schiel-OP (und/oder Orbitadekompression) wird in diesem Zusammenhang durchgeführt.
Eine Operation in diesen Fällen wird jedoch nur in der ruhigen Phase (etwa sechs bis neun Monate nach normaler Schilddrüsenhormonwerte) übernommen, ausser es handelt sich um schwerwiegende Symptome, wie beispielsweise der Austrocknung der Hornhaut, in solchen Fällen muss der Augenarzt sofort behandeln.
Fazit
Die heimtückische Augenhöhlenerkrankung ist auch heute noch nicht vollständig erforscht, jedoch haben wir Anzeichen dafür, dass es mit der Schilddrüsenfunktion zusammenhängt. Nach einer entzündlichen Phase geht der Krankheitsverlauf in eine ruhige Phase über, in welcher diese in den meisten Fällen auch verbleibt.
Jeder Patient erhält zu Beginn der Erkrankung unterstützend eine augenärztliche Therapie, anschließend geht es über in eine Kortisontherapie, Bestrahlung und/oder Operation, wenn der Verlauf schwerwiegender wird.
Die Erkrankung hat vor allem dann einen schwerwiegenden Verlauf, wenn geraucht wird, sollte dies eingestellt werden, kann dies den Verlauf positiv beeinflussen. Abgesehen davon, ist eine regelmässige Untersuchung notwendig, wobei unter anderem die Hornhaut, die Augenbeweglichkeit als auch Farbsinn, Gesichtsfeld und Sehschärfe kontrolliert werden muss.
Wenn Sie eine Beratung bezüglich der endokrine Orbitopathie (EOP) haben möchten, dann können Sie sich an unseren Augenarzt im Lux Augenzentrum melden. Wir haben hierfür auch eine Online-Terminvereinbarung.
Quellen
- Timothy L Jackson: Moorfields Manual of Ophthalmology, third edition, Seite 102-106.
- Nika Bagheri, Brynn N. Wajda: The Wills Eye Manual, 7th edition, Seite 148-151.
- Brad Bowling: KANSKIs Klinische Ophthalmologie, 8. Auflage, Seite 80-85.
- http://www.admedico.ch/?rub=7&id=33
- https://de.wikipedia.org/wiki/Endokrine_Orbitopathie
Kategorien
Allgemein
Augenärzte
Augenentzündungen
Augeninformationen
Augenliderkrankungen
Augennotfälle
Augenschmerzen
Behandlungen
Bindehautentzündung
Diagnostische Behandlung
Fremdkörper im Auge
Gesichtsfeldausfall - Skotom
Grüner Star - Glaukom
Hornhautprobleme
Netzhautprobleme
Sehprobleme
Syndrome & Augenerkrankungen