Augapfelprellung (Augenprellung, Contusio bulbi)
Inhaltsverzeichnis
- Wenn das Einwirken stumpfer Gewalt den Blick trübt: die Augapfelprellung (Contusio bulbi)
- Die Augapfelprellung (Contusio bulbi): Begriffsbestimmung und Einordnung
- Risikobereiche Schule, Beruf und Freizeit: potentielle Ursachen, die der Alltag mit sich bringt
- Symptome: die am häufigsten auftretenden Krankheitszeichen einer Augapfelprellung
- Diagnosestellung und Verlauf einer Augenprellung
- Die Konsultation eines Augenarztes als unverzichtbare Massnahme
- Die grosse Bandbreite möglicher Komplikationen (Folgen)
- Therapieansätze: was tun?
- Prognose und Dauer: ein Blick in die Zukunft
Wenn das Einwirken stumpfer Gewalt den Blick trübt: die Augapfelprellung (Contusio bulbi)
Ein Sturz, Schlag oder die Kollision mit einem schweren Objekt: All diese Situationen können zu Prellungen und anderen Verletzungen führen. Ist die sensible Augenregion betroffen, so gilt es, besondere Vorsicht walten zu lassen.
Um ernste Schäden auszuschliessen, empfiehlt sich in jedem Fall der Arztbesuch. Lautet die Diagnose Augapfelprellung, so folgt ein ganzer Katalog an möglichen Behandlungswegen, potentiellen Komplikationen und bewährten Vorsorgemassnahmen, die die Augenverletzung betreffen.
Worum es sich dabei genau handelt, ist eine Frage, die neben anderen grundlegenden Aspekten wie Ursachen, Symptomatik und Diagnosestellung einer Augenprellung in den folgenden Abschnitten zur Sprache kommen soll.
Die Augapfelprellung (Contusio bulbi): Begriffsbestimmung und Einordnung
Ist die stumpfe Verletzung (Trauma) im Bereich des Augapfels angesiedelt, so spricht man von einer Augapfelprellung bzw. Augenprellung, im Fachjargon auch Contusio bulbi genannt.
Gleichwohl es hier also um keine offene Wunde geht, sollte die Behandlung ebenso vorsichtig und vorausschauend erfolgen, denn je nach Hergang des Unfalls ist es zum Beispiel möglich, dass trotzdem Fremdkörper in das Auge gelangt sind.
Schliesslich kann ein stumpfes Augentrauma zum Teil schwere Komplikationen nach sich ziehen. Dazu zählen unter anderem Verletzung der Hornhaut, Entzündungen der Regenbogenhaut, Netzhautödeme sowie der Graue Star und der Grüne Star.
Unterschieden wird im Allgemeinen zwischen einer leichten und einer schweren Ausprägung der Augapfelprellung. Darüber hinaus ist diese Prellung des Augapfels von anderen Beschwerden mit einer ähnlichen Symptomatik, allen voran dem Augapfelriss abzugrenzen.
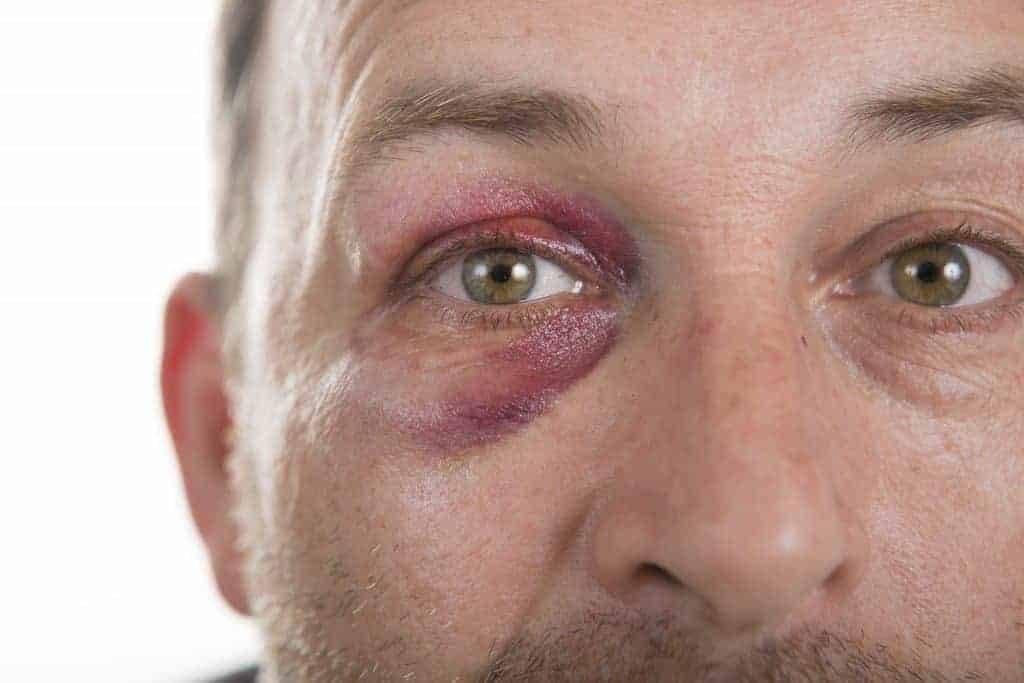
Eine Augenprellung ist selbst für Laien leicht an den Schwellungen in der Region des Augapfels sowie einer Rötung der Bindehaut, die durch eine sogenannte Bindehautblutung hervorgerufen wird, erkennbar.
Ein Klinikaufenthalt wird erforderlich, wenn sich die Verletzung nicht nur auf den Augapfel beschränkt, sondern auch die Netzhaut, die Linse und/oder die Bulbuswand in Mitleidenschaft gezogen wurden.
Hier ist eine umgehende Begutachtung durch Augenärzte erforderlich, die im Bedarfsfall sofort eingreifen und die notwendigen Behandlungen, darunter auch operative Eingriffe ohne Verzögerung vor Ort durchführen können und die Augenverletzung behandeln.
Risikobereiche Schule, Beruf und Freizeit: potentielle Ursachen, die der Alltag mit sich bringt
Gerade aktive Menschen, die gerne Sport treiben oder ständig in Bewegung sein müssen, zählen zu der Risikogruppe derjenigen, die sich rascher eine Verletzung zuziehen als Menschen, die es lieber etwas geruhsamer angehen lassen und zu Hause bleiben.
Doch natürlich sind sie auch dort nicht vor Gefahren gefeit. Schliesslich kommt es gerade im Haushalt zu einer erstaunlich hohen Anzahl an Unfällen, die sich oftmals nur schwer verhindern lassen.
Eine alte Leiter oder eine defekte Treppenstufe genügen und die sensible Augapfelregion erleidet ein stumpfes Trauma, dass umgehend von einem Augenarzt untersucht werden sollte.
Im Freizeitgeschehen kann eine stumpfe Gewalteinwirkung beispielsweise durch einen Tennisball, Basketball, Schneeball oder Faustschlag ausgeübt werden.
Darüber hinaus gibt es eine Fülle weiterer alltäglicher Situationen, die eine Augenprellung begünstigen bzw. auslösen, hier jedoch nicht aufgeführt werden können.
Symptome: die am häufigsten auftretenden Krankheitszeichen einer Augapfelprellung
Die Intensität der Symptome hängt von dem Schweregrad der Augenprellung ab. Verbreitet sind unter anderem:
- Schmerzen (von leicht bis heftig)
- Schwellungen in Augapfelregion, die auch die Augenlider betreffen können
- eine juckende und gerötete Bindehaut
- Flecken im Gesichtsfeld
- Nachlassen der Sehschärfe /verschwommene Sicht
- Doppelbilder
- allgemeine Minderung des Sehvermögens
Endgültige Sicherheit, dass es sich bei diesen Symptomen um Beschwerden handelt, die von selbst und ohne weitere Schäden oder Spätfolgen wieder abklingen, bietet sich Ihnen nur in Form einer augenärztlichen Untersuchung der Prellung an Augapfel und Augenlid.
Entsprechend sollte eine Vorsprache bei Ihrem Augenarzt nicht aufgeschoben werden, sondern nach Möglichkeit unmittelbar nach dem Unfall erfolgen, um Ihr Auge zu schützen.
Hinweis: Vermeiden Sie unbedingt eine zusätzliche Belastung des betroffenen Auges und der umliegenden Partien beispielsweise durch das Anlegen eines eng sitzenden Verbandes. Suchen Sie stattdessen schnellstmöglich einen Augenarzt auf, der mit Ihnen die Einzelheiten der einzuleitenden Behandlung des Auges besprechen wird.
Diagnosestellung und Verlauf einer Augenprellung
Auf die markantesten Merkmale einer Augenprellung wurde bereits hingewiesen.
Neben einem Anschwellen der Stelle, die auf unsanfte Weise mit dem dumpfen Objekt in Berührung gekommen ist, lässt sich oftmals auch eine starke Schwellung der Augenlider sowie der Bindehaut (Konjunktiva) beobachten.
Für Letztere ist ausserdem eine auffällige Rötung charakteristisch, die durch eine erhöhte Durchblutung hervorgerufen wird.
Die Entwicklung von Ödemen ist ein weiteres, für den Verlauf einer Augapfelprellung typisches Phänomen. Bildet sich ein Ödem am Augenhintergrund, so resultiert dies oftmals in Einblutungen aus den umliegenden Gefässen.
Wird die Hornhaut (Cornea) durch die Prellung in Mitleidenschaft gezogen, so kann es zusammen mit einem Ödem auch zu einem erhöhten Augeninnendruck sowie zu Trübungen kommen.
In die Kategorie der Folgeerscheinungen einer akuten Augenprellung gehören Verletzungen der Retina, die im schlimmsten Fall zur einer Ablösung der Netzhaut (Ablatio retinae) führen können. Ausgelöst werden sie durch die mit dem heftigen Schlag oder Stoss einhergehende Erschütterung des Augapfels (Bulbus oculi).
Weitere wichtige Symptome bzw. Komplikationen sollen an späterer Stelle benannt werden.
In diesem Abschnitt stellt sich jedoch die primäre Frage, wie eine Augapfelprellung diagnostiziert werden kann.
Neben eindeutigen äusseren Anhaltspunkten, wie den erwähnten gut erkennbaren Schwellungen und Rötungen fundiert der Augenarzt seine Diagnose auch auf Gespräche mit dem Patienten sowie einschlägige Untersuchungsmethoden.
Wichtig ist in diesem Zusammenhang eine möglichst genaue Schilderung durch den Verletzten. Angaben zum Unfallgeschehen bis hin zur Beschreibung des verantwortlichen Objektes, die Heftigkeit des Aufpralls sowie erste Befindlichkeits- bzw. Sehstörungen stellen im Prozess der Diagnosefindung ein unentbehrliches Element dar.
Im Anschluss an das Gespräch erfolgt nach einer sorgfältigen Begutachtung der äusseren Partien der Verletzung die sogenannte Fundoskopie.
Dabei handelt es sich um eine Augenspiegelung (Ophthalmoskopie), die einer Prüfung sämtlicher einsehbarer Teile des Auges, allen voran der Netzhaut, der Aderhaut und des Sehnervs dient. Zum Einsatz kommen dabei mehrere Spiegel und Lupen.
In der Regel erfolgt diese Untersuchung nach einer medikamentösen Weitstellung der Pupille. Dabei handelt es sich um eine Massnahme, die einen leichteren Zugang und eine klarere Sicht verspricht.
Nicht immer kann diese für die Diagnosestellung so essentielle Untersuchung jedoch auch ohne Einschränkungen durchgeführt werden. Bei einer abnormalen Position der Pupille beispielsweise gilt es, vor einer medikamentösen Öffnung für die erforderliche Korrektur zu sorgen.
Darüber hinaus ist eine Prüfung des Auges nach eventuellen Fremdkörpern unerlässlich, um sicherzustellen, dass Hornhaut und Bindehaut unverletzt bleiben.
Die Konsultation eines Augenarztes als unverzichtbare Massnahme
Selbst wenn es sich aus Sicht des Patienten nur um eine geringfügige Schwellung der Augapfelregion handelt und weitere nennenswerte Symptome ausbleiben, ist eine augenärztliche Untersuchung in jedem Fall erforderlich.
Schliesslich handelt es sich bei dumpfen Traumata um Verletzungen, deren potentiell ernste Folgen von Laien so gut wie gar nicht abgeschätzt werden können.
Beispiele sind hier eine Ablösung der Netzhaut sowie eine Trübung und eine Verlagerung der Linse, die nicht nur in einer gravierenden Reduktion des Sehvermögens, sondern in einigen Fällen sogar in einer vollständigen Erblindung des betroffenen Auges resultieren.
Angesichts dieser potentiellen schweren Folgeerscheinungen einer Augenprellung sollten selbst kleine Verletzungen in Augennähe genauestens von einem Augenarzt untersucht und im Bedarfsfall über einen längeren Zeitraum hinweg beobachtet werden. Auf diese Art und Weise wird sichergestellt, dass der Augapfel (Bulbus oculi) nicht beschädigt ist und Sie keine Komplikationen durch die Prellung des Auges erleiden und auch Verletzungen durch Fremdkörper im Auge ausgeschlossen sind.
Die grosse Bandbreite möglicher Komplikationen (Folgen)
Um Ihnen den Ernst der Lage noch etwas genauer zu verdeutlichen, soll in diesem Abschnitt etwas detaillierter auf die Komplikationen, die im Rahmen einer Augenprellung auftreten können, eingegangen werden.
- Netzhautriss: Bilden sich in der Retina, sprich im lichtempfindlichen Gewebe, das sich im hinteren Teil des Auges befindet, kleine Löcher oder Risse, so ist rasches Handeln erforderlich, da das Risiko einer Eskalation bis hin zur ausgesprochen gefährlichen Netzhautablösung besteht.
- Netzhautablösung: Löst sich die Retina von ihrer Versorgungsschicht, der retinalen Pigmentepithel, so handelt es sich um einen augenärztlichen Notfall, der im schlimmsten Fall zur Erblindung führen kann.
- Erhöhter Augeninnendruck: Dieses Phänomen wird entweder durch eine vermehrte Produktion oder einen unzureichenden Abfluss von Kammerwasser hervorgerufen. Ein erhöhter Augeninnendruck kann die Entstehung eines Glaukoms (Grüner Star) sowie eine damit einhergehende Schädigung des Sehnervs begünstigen.
- Reiz in der Augenvorderkammer: Kann eine Entzündung der Regenbogenhaut und des Ziliarkörpers, im Fachjargon Iridozyklitis genannt, auslösen.
- Eintrübung der Augenlinse (grauer Star): Eine langsam fortschreitende Erkrankung, für die eine zunehmend milchiger und undeutlicher werdende Sicht bezeichnend ist. Weitere Symptome sind Doppelbilder, eine erhöhte Blendeempfindlichkeit, Kontrastverlust sowie ein grundsätzliches Nachlassen der Sehschärfe des Auges.
- Verrutschen der Augenlinse (Luxation): Eine komplette Lageveränderung der Linse, die hier traumatischer Natur ist, sprich durch Gewalteinwirkung hervorgerufen wurde und ggf. in Kombination mit einer intraokulären Blutung auftritt.
- Entrundung der Pupille: In Verbindung mit einer Contusio bulbi kann dieses Phänomen durch einen Ausfall oder eine Verletzung des sogenannten Irisphinkters entstehen, der für die Engstellung der Pupille zuständig ist.
- Traumatische Mydriasis: Die traumatische Pupillenerweiterung geht mit einer erhöhten Blendempfindlichkeit und einer verschwommenen Sicht einher, die es den Betroffenen unmöglich macht, am Strassenverkehr teilzunehmen.
- Hornhautabschürfungen: Handelt es sich um kleinere Risse, so heilen diese in den meisten Fällen von selbst wieder ab. Jedoch muss hier ein grundsätzliches Infektionsrisiko einkalkuliert werden.
- Irisverletzungen: Eine Verletzung bzw. Beschädigung der Regenbogenhaut geht mit Symptomen wie einer extrem hohen Lichtempfindlichkeit und einer Minderung des Sehvermögens einher. Unbehandelt können Irisverletzungen ernste Schäden bis hin zur Erblindung nach sich ziehen.
- Knochenbruch: ist ein Augenmuskel in der Fraktur eingeklemmt, so kommt es zu Doppelbildern. Die denkbar schlimmste Ausprägung ist der sogenannte Augapfelbruch.
Therapieansätze: was tun?
Je nach Symptomatik, Krankheit oder Komplikation greift der Augenarzt auf unterschiedliche Mittel zur Behandlung zurück.
Entsprechend finden Sie im Folgenden eine Liste der Therapielösungen, die für die oben aufgeführten Komplikationen und Krankheitszeichen, die eine Contusio bulbi begleiten, eingesetzt werden.
- Handelt es sich um einen Vorderkammerreiz (Iridozyklitis), so erfolgt die Behandlung des Auges entweder mit nichtsteroidalen Antirheumatika (NSAR-Augentropfen) oder aber mit kortisonhaltigen Augentropfen.
- Löcher und Risse in der Netzhaut werden im Rahmen einer Laserbehandlung des Auges verschweisst. Die Nachsorge besteht aus einer Ruhigstellung des behandelten Auges mittels einer Lochbrille, einem konsequenten Leseverbot und viel Bettruhe.
- Bei einer Netzhautablösung ist ein operativer Eingriff erforderlich, bei dem die Retina wieder fest an ihre Unterlage geheftet wird.
- Verrutscht die Augenlinse oder verursacht die Augapfelprellung einen Grauen Star, so kann eine Korrektur ebenfalls nur mithilfe einer Operation durchgeführt werden.
- Der erhöhte Augeninnendruck wird mit Medikamenten gesenkt. Eine genaue Beobachtung inklusive regelmässiger Kontrollmessungen ist ein fester Bestandteil dieser Therapie.
- Verletzungen der Iris können nur operativ versorgt werden.
- Ein Augapfelbruch erfordert ebenfalls einen operativen Eingriff in das Auge.
- Knochenbrüche wie die Orbitaseiten-Fraktur, die Orbitadach-Fraktur sowie die Orbitabodenfraktur können nur durch einen Mund-Kieferchirurgen korrigiert werden, der die Knochen in ihre ursprüngliche Position um die Augenhöhle bringt und auf diese Weise Symptome wie das Sehen von Doppelbildern lindert.
Als ergänzende Behandlung zur Entzündungshemmung und Schmerzlinderung haben sich unter anderem Auflagen mit Arnika, Hamamelis und Beinwell bewährt.
Abschliessender Hinweis: Zu den möglichen Folgeschäden einer Augenprellung, die therapeutisch nur geringfügige oder gar keine Erfolgsaussichten auf eine Besserung aufweisen, zählen Einschränkungen beim Sehvermögen, Probleme beim Lesen inklusive Kopfschmerzen, Trübungen der Augenlinse (Katarakt) sowie eine erweiterte Pupille (traumatische Mydriase), die mit einer erhöhten Lichtempfindlichkeit des Auges einhergeht.
Prognose und Dauer: ein Blick in die Zukunft
Allgemeingültige Aussagen über den Krankheits- und Genesungsverlauf lassen sich angesichts der grossen Unterschiede in Erscheinungsform und Ausprägung einer Contusio bulbi nur schwer treffen.
Handelt es sich lediglich um eine leichte Prellung, die sich beispielsweise in Form einer leichten Augenrötung und kurzweilig auftretenden Sehstörungen niederschlägt, so sind die Aussichten auf eine vollständige Wiederherstellung der Augengesundheit ausgesprochen gut.
Schwere Prellungen am Auge hingegen können vor allem dann, wenn sie zu spät oder gar nicht behandelt werden, bleibende Schäden nach sich ziehen.
Entsprechend essentiell ist eine umgehende, vom Augenarzt eingeleitete Therapie. Wie diese im Einzelnen aussieht, wurde oben bereits angesprochen. Bei einem Grossteil der operativen Eingriffe ins Auge sind die Heilungschancen so gut, dass Spätfolgen eher die Ausnahme denn die Regel sind.
Verletzungen an der Makula („gelber Fleck“) oder am Sehnerv hingegen hinterlassen zumeist bleibende Spuren in Form einer dauerhaften Minderung der Sehschärfe.
Regelmässige Kontrolluntersuchungen können das Risiko von Spätfolgen wie Katarakt und Netzhautablösung, die letztendlich nichts anderes als ein Erblinden an dem betroffenen Auge bedeuten, erheblich einschränken.
Treten dennoch Komplikationen auf, so ermöglichen die Check-ups beim Augenarzt ein rechtzeitiges Erkennen und gezieltes Behandeln.
Dauer der Erholung des Auges: Handelt es sich um eine leichte Prellung, erholt sich das Auge innerhalb von ein paar Wochen. Hingegen muss man bei einem schweren Trauma mit einer langen Genesung (und eventuell mit Komplikationen) rechnen.
Damit es erst gar nicht zu einer Contusio bulbi kommt, empfiehlt sich im Rahmen einer effektiven Prophylaxe ein vorausschauendes Verhalten, das das Risiko, sich eine Prellung des Auges zuzuziehen, erheblich einschränkt.
Beispiele sind hier unter anderem das Tragen von Schutzbrillen beim Ausüben bestimmter Sportarten sowie anderer potentiell riskanter Tätigkeiten in Freizeit und Beruf. Auch eine Sektflasche sollte beim Öffnen grundsätzlich vom Körper bzw. Kopf wegzeigen.
Wenn Sie vor Kurzem eine Augenprellung erlitten haben und eine gründliche Untersuchung wünschen, können Sie gerne unseren Notfall Augenarzt im Opfikon-Glattbrugg kontaktieren.
Quellen
Kategorien
Allgemein
Augenärzte
Augenentzündungen
Augeninformationen
Augenliderkrankungen
Augennotfälle
Augenschmerzen
Behandlungen
Bindehautentzündung
Diagnostische Behandlung
Fremdkörper im Auge
Gesichtsfeldausfall - Skotom
Grüner Star - Glaukom
Hornhautprobleme
Netzhautprobleme
Sehprobleme
Syndrome & Augenerkrankungen